Nerven im Oberschenkel verstehen und Schmerzen lindern
Stellen Sie sich die Nerven im Oberschenkel wie das komplexe U-Bahn-Netz einer Großstadt vor. Jede Linie hat eine bestimmte Strecke und versorgt wichtige Stationen – in diesem Fall Muskeln und Hautareale. Eine Störung auf einer einzigen Linie kann weitreichende Folgen für Ihre Beweglichkeit und Ihr Empfinden haben.
Wie das Nervennetz im Oberschenkel funktioniert
Die Nervenbahnen in Deinem Oberschenkel sind keine isolierten Strukturen. Sie sind Teil eines riesigen Kommunikationssystems, das von Deinem Gehirn ausgeht. Wie Datenkabel leiten sie elektrische Impulse vom zentralen Nervensystem über das Rückenmark bis in die kleinsten Muskelfasern und Hautzellen. Dieses Netzwerk ermöglicht Dir nicht nur bewusste Bewegungen wie Gehen oder Laufen, sondern steuert auch unbewusste Reflexe und übermittelt Empfindungen wie Berührung, Temperatur und Schmerz.
Jeder Hauptnerv im Oberschenkel hat dabei eine klar definierte Aufgabe und ein ganz spezifisches Versorgungsgebiet. Man kann sie grob in drei Gruppen einteilen:
- Motorische Nerven: Sie sind die „Aktionskabel“, die Befehle zur Bewegung an die Muskeln schicken. Eine Schädigung führt hier schnell zu Muskelschwäche oder Lähmungen.
- Sensible Nerven: Diese sind die „Meldekabel“, die Empfindungen von der Haut zurück zum Gehirn leiten. Eine Störung äußert sich oft in Taubheit, Kribbeln oder brennenden Schmerzen.
- Gemischte Nerven: Sie sind die Alleskönner, die beide Funktionen vereinen und für Bewegung und Gefühl gleichermaßen zuständig sind.
Die Hierarchie der Oberschenkelnerven
Um diese Zusammenhänge etwas griffiger zu machen, zeigt die folgende Grafik die Hauptakteure und ihre primäre Funktion.
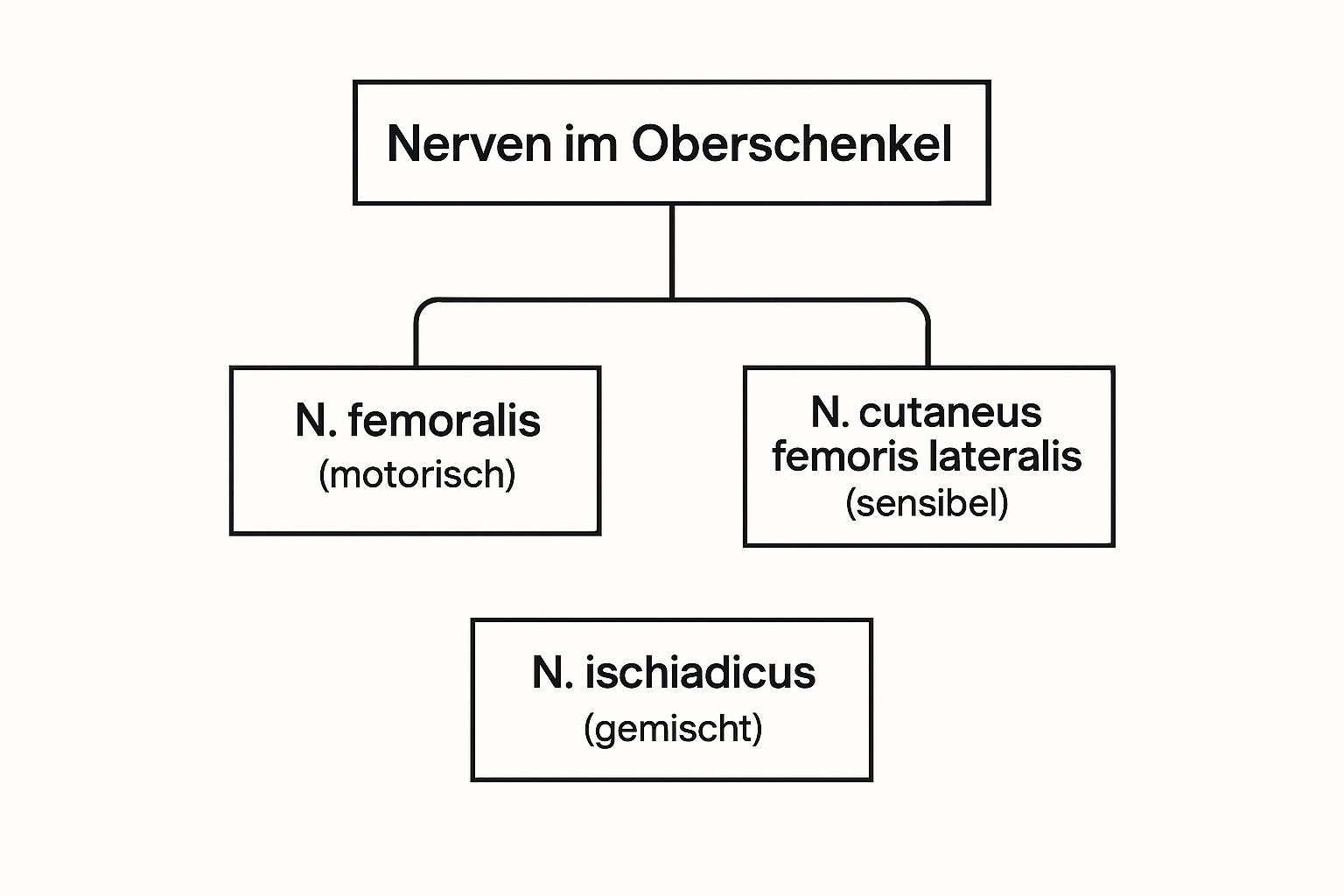
Diese Darstellung macht klar: Je nachdem, welcher Nerv betroffen ist, können völlig unterschiedliche Symptome auftreten – selbst wenn der Schmerzort auf den ersten Blick derselbe zu sein scheint.
Ein grundlegendes Verständnis dieser anatomischen Aufteilung ist entscheidend, um die Ursachen von Beschwerden richtig einordnen zu können. Wenn Du zum Beispiel ein Taubheitsgefühl an der Außenseite Deines Oberschenkels spürst, ist wahrscheinlich ein anderer Nerv betroffen als bei einer Schwäche beim Treppensteigen.
Ein typisches Merkmal von Nervenschmerzen ist, dass der Ort des Schmerzes oft nicht der Ort des eigentlichen Problems ist. Eine Reizung der Nervenwurzel im unteren Rücken kann beispielsweise Schmerzen entlang des gesamten Beines auslösen, weil das Signal einfach die „Nerven-Autobahn“ entlanggeleitet wird.
Dieses Prinzip erklärt auch, warum Ärzte bei Beinschmerzen oft die Wirbelsäule mit untersuchen. Die verschiedenen Nerven entspringen dem Rückenmark auf unterschiedlichen Höhen und bilden ein komplexes Geflecht, bevor sie überhaupt in den Oberschenkel ziehen. Um tiefer in die faszinierende Welt dieser Verbindungen einzutauchen, findest Du weiterführende Infos in unserem Beitrag über die Anatomie des Nervensystems.
In den folgenden Abschnitten nehmen wir die wichtigsten Nervenlinien im Oberschenkel – den Nervus femoralis, den Ischiasnerv und weitere Spezialisten – detailliert unter die Lupe. So kannst Du die Signale Deines Körpers bald noch besser deuten.
Die Schlüsselrolle des Nervus femoralis an der Vorderseite
Wenn wir über die Nerven im Oberschenkel reden, kommen wir am Nervus femoralis einfach nicht vorbei. Er ist der unangefochtene Hauptakteur, wenn es um die Kraft und das Gefühl an der Vorderseite Deines Oberschenkels geht.
Man kann ihn sich gut als den „Generaldirektor“ der vorderen Oberschenkelmuskulatur vorstellen. Er gibt die entscheidenden Befehle für ganz alltägliche, aber extrem wichtige Bewegungen. Jedes Mal, wenn Du eine Treppe steigst, von einem Stuhl aufstehst oder beim Sport Dein Knie streckst, hat der Nervus femoralis seine Finger im Spiel. Ohne ihn wären diese scheinbar simplen Aktionen mühsam oder gar unmöglich.
Der Weg des Nervs: Von der Wirbelsäule bis ins Bein
Interessanterweise liegt der Ursprung dieses wichtigen Nervs gar nicht direkt im Oberschenkel, sondern ein ganzes Stück weiter oben – im Lendenwirbelbereich. Der Nervus femoralis entspringt einem Nervengeflecht, dem Plexus lumbalis, und zwar aus den Segmenten L2 bis L4.
Von dort bahnt er sich seinen Weg durch das Becken, taucht unter dem Leistenband an der Vorderseite des Oberschenkels auf und verzweigt sich dann wie die Äste eines Baumes, um seine Muskeln und Hautareale zu erreichen. Man kann mehr über die genauen anatomischen Hintergründe des Nervus femoralis in weiterführender Fachliteratur erfahren.
Genau dieser lange Weg ist der Grund, warum Probleme an so vielen unterschiedlichen Stellen entstehen können – von der Nervenwurzel an der Lendenwirbelsäule bis zu den feinsten Verästelungen im Muskel.
Motorik und Sensorik: Die zwei großen Aufgaben
Die Funktionen des Nervus femoralis lassen sich klar in zwei Bereiche aufteilen. Das ist wichtig zu wissen, denn eine Schädigung führt je nach Bereich zu unterschiedlichen Symptomen.
- Motorische Steuerung: Seine Hauptaufgabe ist die Aktivierung des Musculus quadriceps femoris, also des großen, vierköpfigen Oberschenkelmuskels. Dieser Muskel ist der Star, wenn es um die Streckung im Kniegelenk geht. Ein Ausfall macht sich oft durch ein plötzliches „Wegknicken“ des Knies oder erhebliche Schwierigkeiten beim Treppensteigen bemerkbar.
- Sensible Wahrnehmung: Gleichzeitig ist der Nerv für das Gefühl in großen Hautarealen zuständig. Dazu gehört die komplette Vorderseite des Oberschenkels und ein Streifen, der an der Innenseite des Unterschenkels bis zum Fuß hinunterzieht.
Ein typisches Warnsignal für eine Reizung des Nervus femoralis ist deshalb oft eine tückische Kombination: Eine Schwäche im Quadrizeps, gepaart mit Missempfindungen wie Taubheit, Kribbeln oder brennenden Schmerzen genau in diesen Hautbereichen.
Wenn der Nervus femoralis Probleme macht
Eine Schädigung oder Reizung dieses Nervs – Mediziner sprechen von einer Femoralisneuropathie – kann viele Gesichter haben. Zu den häufigsten Ursachen gehören:
- Druckschäden: Das kann durch langes Liegen in einer ungünstigen Position passieren, etwa bei einer Operation, oder durch etwas, das im Becken auf den Nerv drückt, wie ein Tumor oder ein größerer Bluterguss.
- Bandscheibenvorfälle: Ein Vorfall in der Lendenwirbelsäule auf Höhe von L2 bis L4 kann direkt auf die Nervenwurzeln drücken, aus denen der Nervus femoralis entsteht.
- Stoffwechselerkrankungen: Besonders Diabetes mellitus ist bekannt dafür, Nerven im ganzen Körper zu schädigen. Davon bleibt auch der Femoralisnerv nicht verschont.
- Direkte Verletzungen: Manchmal wird der Nerv auch bei Unfällen oder chirurgischen Eingriffen in der Leisten- oder Beckenregion direkt verletzt.
Die Symptome sind meist ziemlich eindeutig: eine Schwäche beim Strecken des Knies, ein abgeschwächter oder gar fehlender Patellarsehnenreflex (der bekannte „Hammerschlag“ aufs Knie) und die charakteristischen Gefühlsstörungen an der Vorder- und Innenseite des Beins. Diese Zusammenhänge zu verstehen, ist der erste und wichtigste Schritt, um die richtigen Maßnahmen zur Linderung der Beschwerden zu finden.
Der Ischiasnerv: Der heimliche Herrscher der Oberschenkelrückseite
Während der Nervus femoralis die Show an der Vorderseite des Oberschenkels stiehlt, gibt es auf der Rückseite einen mindestens ebenso wichtigen Player: den Nervus ischiadicus, den wir alle umgangssprachlich als Ischiasnerv kennen. Er ist nicht nur einer der zentralen Nerven im Oberschenkel, sondern ganz nebenbei auch der längste und dickste Nerv des gesamten menschlichen Körpers.
Stell dir den Ischiasnerv wie eine gewaltige Datenautobahn vor. Sie startet im unteren Rücken, zieht über das Gesäß und verläuft dann über die komplette Rückseite des Oberschenkels bis ganz hinunter in den Fuß. Diese beeindruckende Nervenbahn steuert die kräftigen Muskeln deiner Oberschenkelrückseite und sammelt gleichzeitig Empfindungen aus einem riesigen Areal.
Der Weg des Giganten durch das Bein
Seinen Ursprung hat der Ischiasnerv in einem dichten Nervengeflecht im Becken, dem Plexus sacralis. Gespeist wird er aus den Nervenwurzeln der Segmente L4 bis S3. Von dort aus bahnt er sich seinen Weg tief unter dem großen Gesäßmuskel hindurch und zielt geradewegs auf den Oberschenkel.
Genau dieser Verlauf ist der Schlüssel, um die berühmt-berüchtigten „Ischias-Schmerzen“ zu verstehen. Oft liegt die Ursache für diese ausstrahlenden Qualen gar nicht im Bein selbst. Stattdessen werden die Nervenwurzeln weiter oben an der Lendenwirbelsäule gereizt – etwa durch einen Bandscheibenvorfall. Der Schmerz wird dann einfach entlang der gesamten „Datenautobahn“ bis ins Bein oder sogar den Fuß projiziert.
Ein Fluss, der sich in zwei Ströme teilt
Die Anatomie des Ischiasnervs kann man sich wunderbar wie einen großen Fluss vorstellen. Als einheitlicher, dicker Strang fließt er die Rückseite des Oberschenkels hinab. Kurz oberhalb der Kniekehle passiert dann etwas Entscheidendes: Der Hauptfluss teilt sich in zwei große Nebenflüsse, die ganz unterschiedliche Gebiete im Unterschenkel und Fuß versorgen.
- Nervus tibialis: Dieser Ast setzt den Weg schnurstracks nach unten fort. Er zieht durch die Wade und kümmert sich dort um die Beugemuskeln sowie um die gesamte Fußsohle.
- Nervus fibularis communis (oder peroneus communis): Dieser Ast biegt nach außen ab, zur Außenseite des Unterschenkels. Er ist für jene Muskeln zuständig, die den Fuß und die Zehen anheben.
Diese Gabelung ist klinisch von enormer Bedeutung. Je nachdem, ob eine Schädigung vor oder nach dieser Aufteilung auftritt, sehen die Symptome komplett anders aus.
Ischialgie ist nicht gleich Ischialgie. Schmerzen, die vom Rücken bis in den Fuß ziehen, deuten oft auf eine Wurzelreizung hin. Eine Schwäche beim Beugen des Knies, während der Fuß noch einwandfrei funktioniert, könnte dagegen auf ein isoliertes Problem des Ischiasnervs direkt im Oberschenkel hindeuten.
Die Aufgaben des Ischiasnervs im Oberschenkel
Bevor er sich aufteilt, hat der Ischiasnerv eine ganz klare Hauptaufgabe: Er versorgt die sogenannte ischiocrurale Muskulatur motorisch. Das ist die Muskelgruppe an der Oberschenkelrückseite, die du vielleicht unter dem Namen „Hamstrings“ kennst. Sie ist für zwei ganz wesentliche Bewegungen zuständig:
- Beugung im Kniegelenk: Jedes Mal, wenn du dein Knie aktiv beugst, etwa beim Anfersen während des Joggens, kommt das Kommando vom Ischiasnerv.
- Streckung im Hüftgelenk: Diese Muskeln helfen auch kraftvoll dabei mit, das Bein nach hinten zu strecken – eine zentrale Bewegung beim Gehen, Laufen oder Treppensteigen.
Ein Ausfall oder eine massive Reizung des Ischiasnervs im Oberschenkel macht sich daher typischerweise durch eine spürbare Schwäche bei genau diesen Bewegungen bemerkbar. Betroffene berichten dann oft, dass sich das Bein instabil anfühlt oder sie kaum noch aus der Hocke hochkommen. Gleichzeitig können brennende Schmerzen oder Taubheitsgefühle entlang der Oberschenkelrückseite auftreten, die eine klare Abgrenzung zu anderen Nervenproblemen erlauben.
Spezialisierte Nerven und ihre einzigartigen Aufgaben

Nicht jeder Schmerz oder jede komische Empfindung im Oberschenkel geht auf das Konto der beiden großen Hauptnerven, des Nervus femoralis oder des Ischiasnervs. Das dichte Netzwerk der Nerven im Oberschenkel hat nämlich noch ein paar weitere Spezialisten im Team. Und genau deren isolierte Probleme können für Verwirrung sorgen und nicht selten zu Fehldiagnosen führen. Zwei dieser Nerven sollte man dabei besonders im Auge behalten, da ihre Symptome ziemlich charakteristisch sind.
Man kann es sich so vorstellen: Neben den „Generalisten“ für die großen Bewegungen wie Beugen und Strecken gibt es auch „Spezialhandwerker“ für ganz gezielte Jobs. Diese sind zwar kleiner, aber für ein reibungsloses Zusammenspiel absolut unverzichtbar. Fällt einer von ihnen aus, kann das sehr unangenehme und vor allem sehr spezifische Folgen haben.
Der Nervus obturatorius: Der Spezialist für die Adduktion
Einer dieser Spezialisten ist der Nervus obturatorius. Er ist der Chef für die Muskelgruppe an der Innenseite deines Oberschenkels – die Adduktoren. Seine Kernaufgabe: den Befehl zu geben, das Bein zur Körpermitte heranzuziehen. Diese Bewegung nennt man in der Fachsprache Adduktion.
Der Weg dieses Nervs ist zwar gut geschützt, aber auch ziemlich eng. Er bahnt sich seinen Weg durch eine kleine Öffnung im Beckenknochen (das Foramen obturatum), um dann die Adduktorenmuskulatur zu versorgen. Genau diese Engstelle macht ihn aber auch anfällig, vor allem bei Operationen im Beckenbereich oder bei Krebserkrankungen in dieser Region.
Ein klassisches Zeichen für eine Schädigung des Nervus obturatorius ist eine spürbare Schwäche, wenn man versucht, die Beine gegeneinander zu drücken. Betroffene klagen oft über einen unsicheren Gang, weil die Stabilisierung des Beins leidet. Zusätzlich können Schmerzen oder Gefühlsstörungen an der Oberschenkelinnenseite dazukommen.
Der Nervus cutaneus femoris lateralis und die Meralgia paraesthetica
Noch spezifischer wird es mit dem Nervus cutaneus femoris lateralis. Dieser Nerv ist ein reiner „Sensibilitätsspezialist“. Er hat keinerlei motorische Aufgaben, sondern ist ausschließlich für das Gefühl an der Außenseite des Oberschenkels zuständig.
Sein anatomischer Verlauf ist besonders heikel, denn er muss unter dem Leistenband hindurch, um an sein Zielgebiet zu gelangen. Und genau an dieser Engstelle kann es leicht zu einer Einklemmung kommen. Das passiert zum Beispiel durch:
- Enge Kleidung: Zu enge Hosen, Gürtel oder schwere Werkzeuggürtel können dauerhaft auf den Nerv drücken.
- Schwangerschaft: Der wachsende Bauch erhöht den Druck im Becken und damit auch auf das Leistenband.
- Übergewicht: Vermehrtes Bauchfett kann ebenfalls den Nerv komprimieren.
- Direktes Trauma: Ein Stoß oder Schlag in die Leistengegend kann den Nerv direkt reizen.
Wird dieser Nerv eingeklemmt, entsteht ein sehr typisches Krankheitsbild: die Meralgia paraesthetica. Betroffene beschreiben einen quälenden, oft brennenden Schmerz, gepaart mit Taubheit oder einem fiesen Kribbeln in einem scharf begrenzten Bereich an der vorderen Außenseite des Oberschenkels. Ganz wichtig dabei: Die Muskelkraft ist niemals beeinträchtigt.
Das Verständnis dieser spezialisierten Nerven im Oberschenkel ist der Schlüssel, um Beschwerden richtig zu deuten. Eine Schwäche beim Heranziehen des Beines schreit quasi nach dem Nervus obturatorius, während ein brennender Schmerz an der Außenseite ohne Muskelschwäche ein starker Hinweis auf eine Meralgia paraesthetica ist.
Was steckt hinter Nervenschmerzen im Oberschenkel?
Warum fangen die Nerven im Oberschenkel plötzlich an zu schmerzen, zu kribbeln oder sich taub anzufühlen? Solche Symptome kommen selten aus heiterem Himmel. Meistens sind sie das Ergebnis eines tieferliegenden Problems, das auf die Nervenbahnen drückt, sie reizt oder sogar direkt beschädigt.
Man kann sich einen Nervenstrang gut wie ein hochempfindliches Datenkabel vorstellen. Wenn dieses Kabel geknickt, gequetscht oder überdehnt wird, kann das Signal nicht mehr sauber durchlaufen. Die Folge sind „Fehlermeldungen“ in Form von Schmerz, seltsamen Missempfindungen oder sogar Funktionsausfällen wie einer Muskelschwäche. Die Ursachen dafür sind wirklich vielfältig, aber oft sind es ganz handfeste mechanische Probleme.
Mechanischer Druck als häufigster Störenfried
Die mit Abstand häufigste Ursache für Nervenärger im Oberschenkel ist mechanischer Druck. Irgendwo auf seinem langen Weg vom Rückenmark bis in die Peripherie wird der Nerv an einer Engstelle regelrecht eingeklemmt. Die typischen „Täter“ sind hier:
- Bandscheibenvorfälle: Wölbt sich eine Bandscheibe in der Lendenwirbelsäule vor oder tritt sogar aus, kann sie direkt auf die Nervenwurzel drücken. Genau aus diesen Wurzeln bilden sich später die großen Oberschenkelnerven, wie der Ischias- oder der Femoralisnerv.
- Muskuläre Verspannungen: Manchmal ist es ein verhärteter oder verkürzter Muskel, der einen benachbarten Nerv quasi in die Zange nimmt. Das Paradebeispiel dafür ist das Piriformis-Syndrom, bei dem der kleine Piriformis-Muskel im Gesäß den mächtigen Ischiasnerv komprimiert.
- Knöcherne Einengungen (Stenosen): Abnutzungserscheinungen an der Wirbelsäule können dazu führen, dass der Wirbelkanal enger wird (Spinalkanalstenose). Das übt dann einen chronischen Druck auf die darin verlaufenden Nervenstränge aus.
Ein eingeklemmter Nerv ist dabei alles andere als eine Seltenheit. Tatsächlich machen in Deutschland etwa 8 bis 10 von 100 Personen im Laufe ihres Lebens Bekanntschaft mit solchen Nervenschmerzen, wobei Frauen doppelt so häufig betroffen sind. Medizinisch zielt der Begriff zwar oft auf Druckschäden direkt an den Nervenwurzeln, aber natürlich können auch die Nerven im Oberschenkel selbst betroffen sein. Mehr über die Hintergründe und die Häufigkeit dieses Leidens erfährst du in den Informationen der Hirnstiftung zum eingeklemmten Nerv.
Stoffwechselerkrankungen und direkte Verletzungen
Nicht immer ist die Ursache rein mechanisch. Manchmal sind es systemische Erkrankungen oder äußere Einwirkungen, die den Nerven das Leben schwer machen.
Eine der bekanntesten Ursachen ist der Diabetes mellitus. Ein dauerhaft erhöhter Blutzuckerspiegel schädigt nicht nur die winzigen Blutgefäße, die die Nerven versorgen, sondern greift auch deren Schutzhülle (die Myelinscheide) direkt an. Das Resultat ist eine sogenannte Polyneuropathie, die sich oft durch symmetrische Schmerzen und Gefühlsstörungen in Füßen und Beinen bemerkbar macht.
Ein entscheidender Hinweis für die Diagnose liegt oft in der genauen Beschreibung der Symptome. Ein stechender Schmerz, der bei einer bestimmten Bewegung ins Bein schießt, deutet eher auf ein mechanisches Problem hin. Ein sockenförmiges, beidseitiges Kribbeln oder Brennen legt hingegen eher eine stoffwechselbedingte Ursache nahe.
Weitere mögliche Auslöser sind:
- Direkte Traumata: Unfälle, Stürze oder ein kräftiger Schlag auf den Oberschenkel können Blutergüsse (Hämatome) verursachen, die auf einen Nerv drücken, oder den Nerv selbst direkt verletzen.
- Chirurgische Eingriffe: Operationen im Bereich des Beckens, der Hüfte oder der Leiste bergen immer ein gewisses Risiko, benachbarte Nerven zu reizen oder unbeabsichtigt zu schädigen. Insbesondere bei onkologischen Eingriffen oder dem Einsetzen von Stabilisierungsnetzen ist hier Vorsicht geboten.
Das präzise Wissen über den Verlauf der Muskeln und Nerven ist hierbei nicht nur für Chirurgen entscheidend. Auch für Therapeuten und Betroffene selbst ist es ungemein hilfreich, diese Zusammenhänge zu verstehen. Um dein Wissen über die Muskulatur zu vertiefen, kannst du in unserem Artikel über das effektive Lernen von Muskeln nachlesen.
Moderne Diagnose und wirksame Behandlungsstrategien

Wenn du mit Beschwerden an den Nerven im Oberschenkel in eine Praxis kommst, beginnt eine gezielte Detektivarbeit. Es geht darum, die exakte Ursache für deine Symptome aufzuspüren, denn nur so lässt sich eine wirklich wirksame Behandlung einleiten. Am Anfang steht fast immer eine gründliche körperliche Untersuchung.
Hierbei kommen spezifische Tests zum Einsatz, die erste Hinweise liefern, welcher Nerv betroffen sein könnte. Ein klassisches Beispiel ist der Lasègue-Test: Dabei wird im Liegen das gestreckte Bein angehoben, um den Ischiasnerv zu dehnen und eine mögliche Reizung aufzudecken. Auch die Überprüfung von Reflexen, Muskelkraft und dem Gefühl in verschiedenen Hautarealen liefert entscheidende Puzzleteile.
Hightech-Blick in den Körper
Bestätigt sich der Verdacht auf ein Nervenproblem, werfen Ärzte oft einen genaueren Blick ins Körperinnere – mithilfe bildgebender Verfahren. Ein MRT (Magnetresonanztomographie) kann zum Beispiel einen Bandscheibenvorfall oder eine knöcherne Verengung sichtbar machen, die auf eine Nervenwurzel drückt.
Manchmal ist die Ursache auf einem MRT-Bild aber gar nicht zu erkennen. Für solche Fälle gibt es die Nervenleitgeschwindigkeitsmessung (NLG). Hier wird gemessen, wie schnell elektrische Impulse durch einen Nerv flitzen. Ist das Tempo gedrosselt, deutet das auf eine Schädigung des Nervs selbst oder seiner schützenden Isolierschicht hin.
Die Diagnose ist wie ein Puzzle. Sie setzt sich aus deiner Beschreibung der Symptome, den Ergebnissen der körperlichen Tests und den Befunden der technischen Untersuchungen zusammen. Je genauer dieses Bild wird, desto zielgerichteter kann die anschließende Therapie ansetzen.
Das Spektrum der Behandlungsmöglichkeiten
Sobald die Ursache feststeht, steht eine breite Palette an Behandlungsstrategien zur Verfügung. Meistens geht man dabei schrittweise vor.
- Konservative Therapie: Das ist fast immer der erste Schritt. Dazu gehören Physiotherapie zur Kräftigung der stabilisierenden Muskeln, gezielte Dehnübungen zur Entlastung eingeklemmter Nerven und manuelle Therapie.
- Medikamentöse Behandlung: Schmerz- und entzündungshemmende Mittel können akute Beschwerden lindern. Bei speziellen Nervenschmerzen (neuropathischen Schmerzen) gibt es auch Medikamente, die direkt auf die überreizten Nervenbahnen einwirken.
- Minimalinvasive Verfahren: Reichen die konservativen Methoden nicht aus, können gezielte Infiltrationen helfen. Unter Röntgen- oder Ultraschallkontrolle wird ein entzündungshemmendes Medikament direkt an die betroffene Nervenwurzel oder den gereizten Nerv gespritzt. Das Ziel: Schwellung und Schmerz reduzieren.
In seltenen und schweren Fällen, etwa nach Unfällen oder bei Tumoren, können auch operative Eingriffe unumgänglich sein. So zeigen Daten, dass im Jahr 2023 in Deutschland Amputationen an Hüfte und Oberschenkel zwar selten waren, aber vor allem ältere Menschen betrafen – ein Eingriff, der die dortigen Nervenstrukturen natürlich massiv beeinträchtigt. Mehr zu diesen statistischen Zusammenhängen findest du bei Statista.
Diese modernen Ansätze in Diagnose und Behandlung bieten heute wirklich gute Möglichkeiten, die Kontrolle über die Nerven im Oberschenkel zurückzugewinnen. Ein tiefes Verständnis dafür, wie dieses Netzwerk überhaupt funktioniert, ist dabei Gold wert. Erfahre in unserem weiterführenden Artikel mehr darüber, wie unser Nervensystem als komplexes Netzwerk funktioniert.
Deine brennendsten Fragen zu Nervenproblemen im Oberschenkel
Wenn es im Oberschenkel zieht, kribbelt oder schmerzt, wirft das natürlich Fragen und Unsicherheiten auf. Damit du nicht im Dunkeln tappst, haben wir hier die Antworten auf einige der häufigsten Fragen gesammelt – kurz, verständlich und auf den Punkt gebracht.
Heilt ein eingeklemmter Nerv im Oberschenkel von allein?
Manchmal ja. Unser Körper ist ein kleines Wunderwerk der Selbstheilung. Wenn die Ursache eine simple muskuläre Verspannung ist, können Schonung, wohltuende Wärme und sanfte Dehnübungen oft schon ausreichen, damit sich die Beschwerden von selbst wieder legen.
Hör aber genau auf die Signale deines Körpers. Werden die Schmerzen nicht besser, sondern bleiben hartnäckig oder werden sogar schlimmer? Kommen Taubheitsgefühle oder eine spürbare Schwäche im Bein dazu? Dann ist es höchste Zeit, das ärztlich abklären zu lassen. Sonst riskierst du eine chronische Nervenschädigung, die weitaus schwieriger zu behandeln ist.
Welcher Arzt ist hier der richtige Ansprechpartner?
Dein erster Weg sollte dich immer zum Hausarzt führen. Er oder sie kann eine erste Einschätzung geben, andere mögliche Ursachen ausschließen und dich dann gezielt an den passenden Spezialisten überweisen.
Bei Problemen mit den Nerven im Oberschenkel sind vor allem zwei Fachrichtungen gefragt:
- Neurologen: Sie sind die absoluten Experten für das Nervensystem. Ein Neurologe kann die Funktion deiner Nerven ganz genau überprüfen, zum Beispiel mit einer Messung der Nervenleitgeschwindigkeit, um zu sehen, wo es hakt.
- Orthopäden: Diese Fachärzte kümmern sich um den gesamten Bewegungsapparat. Sie sind die richtigen Ansprechpartner, wenn die Ursache eher im knöchernen Bereich liegt, wie bei einem Bandscheibenvorfall oder einer knöchernen Engstelle.
Woher weiß ich, ob es die Muskeln oder die Nerven sind?
Die Art, wie der Schmerz sich anfühlt, gibt oft schon den entscheidenden Hinweis. Es ist wirklich wichtig, diese Unterschiede zu erkennen, um das Problem richtig einzuordnen.
Muskelschmerzen fühlen sich meist dumpf und ziehend an. Sie sind klar auf einen bestimmten Muskel oder eine Muskelgruppe begrenzt – ganz ähnlich wie ein starker Muskelkater. Nervenschmerzen hingegen werden oft als brennend, stechend, kribbelnd („wie Ameisen, die laufen“) oder sogar elektrisierend beschrieben.
Ein weiteres klares Zeichen ist die Ausstrahlung des Schmerzes. Während ein Muskelschmerz meist dort bleibt, wo er entstanden ist, folgt ein Nervenschmerz typischerweise dem genauen Verlauf der betroffenen Nervenbahn. Er kann also in Bereiche ausstrahlen, die weit von der eigentlichen Ursache entfernt sind, und wird oft von Taubheit oder Muskelschwäche begleitet. Diese ganz charakteristischen Symptome helfen Ärzten dabei, zielsicher die richtige Diagnose zu stellen.
Möchtest du die faszinierende Anatomie der Nerven im Oberschenkel und anderer Körperstrukturen nicht nur verstehen, sondern auch visuell erleben? Bei Animus Medicus verwandeln wir komplexe medizinische Darstellungen in ästhetische Kunstwerke für dein Zuhause oder deine Praxis. Entdecke unsere einzigartigen Vintage-Anatomie-Poster und Accessoires auf https://animus-medicus.de.