ct abdomen befundung: Kompakter Praxisleitfaden
Die CT Abdomen Befundung ist mehr als nur das Durchscrollen von Bildern. Es ist ein strukturierter Prozess, bei dem wir als Radiologen den Bauchraum Schicht für Schicht systematisch analysieren, um selbst kleinste pathologische Veränderungen aufzuspüren. Der Schlüssel zu einem wirklich guten Befund liegt in einer festen, aber flexiblen Routine. Nur so stellen wir sicher, dass wir keinem Organ und keiner Struktur zu wenig Aufmerksamkeit schenken.
Eine systematische befundungsroutine entwickeln
Frag einen erfahrenen Radiologen, und du wirst immer die gleiche Antwort bekommen: Eine eingespielte Routine ist das A und O für eine sichere und effiziente CT Abdomen Befundung. Ohne einen klaren Fahrplan im Kopf steigt das Risiko, subtile, aber klinisch entscheidende Details zu übersehen. Dabei geht es nicht darum, stur einer Checkliste hinterherzujagen, sondern darum, einen inneren Workflow zu entwickeln, der dir in Fleisch und Blut übergeht.
Die eigentliche Arbeit beginnt schon lange, bevor du das erste Bild öffnest. Was ist die genaue klinische Frage? Hat der Patient akute Schmerzen, suchen wir einen Tumor oder geht es um eine einfache Verlaufskontrolle? Ein schneller Blick in die Patientenakte auf Vorerkrankungen, frühere OPs oder relevante Laborwerte kann den Fokus deiner Befundung entscheidend schärfen.
Checkliste für die befundungsvorbereitung
Bevor du dich in die Bilddaten vertiefst, hilft eine kurze mentale Checkliste, um die Weichen für eine erfolgreiche Befundung zu stellen. Sie sorgt dafür, dass alle Rahmenbedingungen stimmen.
| Prüfpunkt | Fokus | Warum es wichtig ist |
|---|---|---|
| Klinische Fragestellung | Was ist das Hauptproblem des Patienten? | Schärft den Blick für relevante Pathologien und priorisiert die Suche. |
| Patientenakte/Vorbefunde | Gibt es relevante Vorerkrankungen, OPs, Laborwerte? | Liefert entscheidenden Kontext und hilft, Veränderungen im Verlauf zu beurteilen. |
| Untersuchungsprotokoll | Welche KM-Phase(n)? Nativ, arteriell, portalvenös? | Stellt sicher, dass die Durchblutung und Kontrastierung der Organe korrekt interpretiert werden. |
| Bildqualität | Sind die Bilder scharf? Gibt es Artefakte? | Eine schlechte Bildqualität kann Befunde verschleiern oder vortäuschen. |
Diese wenigen Punkte als fester Startpunkt jeder Befundung schaffen eine solide Basis und verhindern, dass wichtige Informationen untergehen.
Den befundungsprozess visualisieren
Diese Infografik fasst den Ablauf einer strukturierten CT-Befundung schön zusammen – von der ersten Frage bis zum fertigen Bericht.
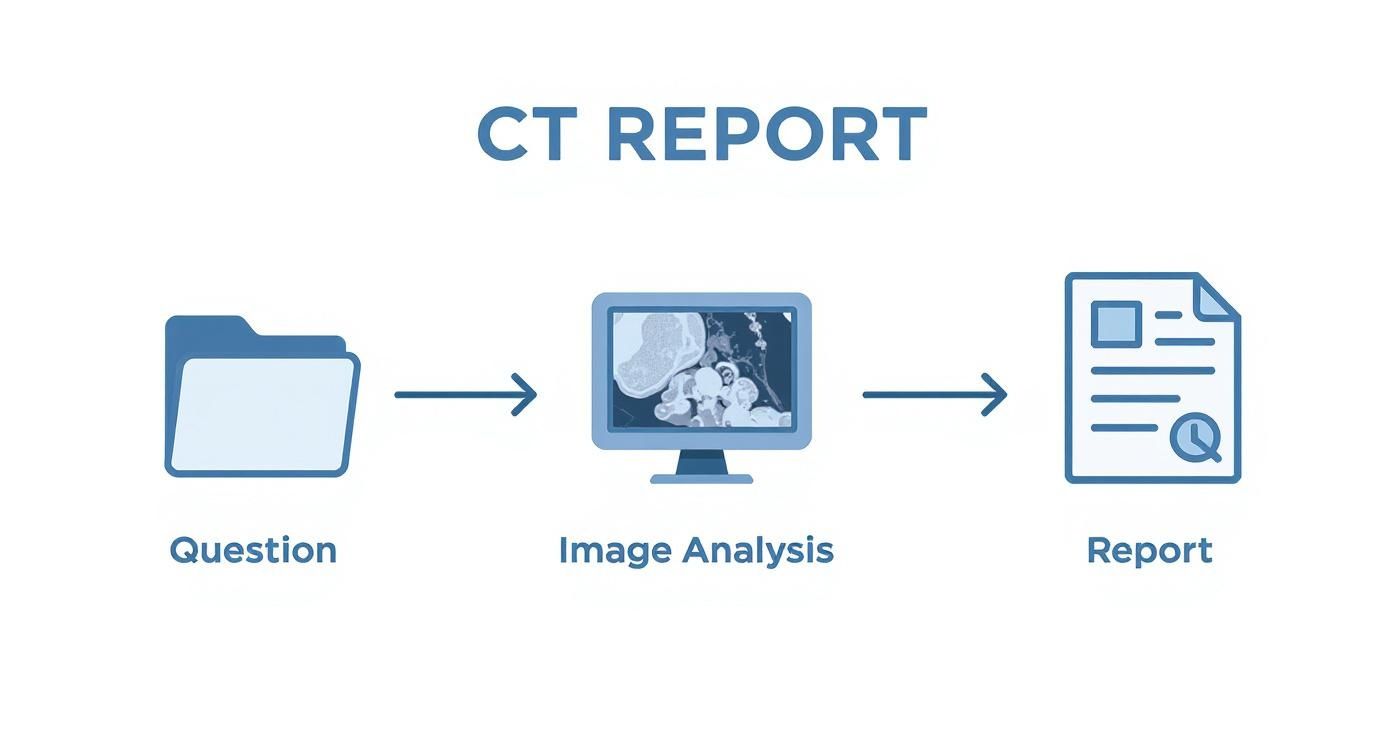
Man sieht deutlich: Die reine Bildanalyse ist nur ein Teil eines viel größeren, logischen Workflows, der ohne eine sorgfältige Vorbereitung und Dokumentation nicht funktioniert.
Die richtigen werkzeuge wählen
Bevor du richtig loslegst, überprüfe kurz deine Fenstereinstellungen. Das Standard-Weichteilfenster ist ein guter Ausgangspunkt, aber vergiss auf keinen Fall, auch mal ins Lungen-, Leber- oder Knochenfenster zu wechseln. Manchmal macht erst der richtige Klick das entscheidende Detail sichtbar, das sonst im Verborgenen geblieben wäre.
Ein systematischer Ansatz ist übrigens nicht nur auf das CT beschränkt. Die Grundprinzipien einer strukturierten Bildanalyse sind universell. Viele der Techniken, über die wir hier sprechen, lassen sich auch auf andere Verfahren übertragen. Falls du tiefer in die Methodik einsteigen möchtest, findest du in unserem Artikel weitere nützliche Tipps zum Thema MRT-Bilder auswerten.
Ein routinierter, aber dennoch flexibler Ansatz ist der Schlüssel. Er gibt dir die Sicherheit, auch in komplexen Fällen den Überblick zu behalten und nichts Wichtiges zu übersehen.
Abschließend noch ein Gedanke zur Datensicherheit: Die Verfügbarkeit von Patientendaten und Befunden ist die Grundlage für jede systematische Arbeit. Es lohnt sich, über umfassende Backup- & Recovery-Strategien informiert zu sein, denn nur so lässt sich Datenverlust vermeiden und die Kontinuität sicherstellen. Erst auf diesem Fundament kann eine wirklich verlässliche Diagnostik aufbauen.
Solide Organe präzise analysieren
Nachdem wir die Grundlagen für eine strukturierte Vorgehensweise gelegt haben, tauchen wir jetzt tiefer in die Analyse der soliden Bauchorgane ein. Leber, Milz, Pankreas, Nieren und Nebennieren sind das Herzstück vieler abdomineller Fragestellungen. Ihre präzise Beurteilung ist für eine akkurate CT Abdomen Befundung absolut entscheidend.
Die Leber als größtes Organ im Bauchraum verlangt natürlich besondere Aufmerksamkeit. Schau dir zuerst ihre Größe, Form und die Glätte der Konturen an. Unregelmäßige Ränder können ein erster Hinweis auf eine Zirrhose sein, während eine vergrößerte Leber (Hepatomegalie) oft auf eine Stauung oder Entzündung hindeutet.
Ein weiterer wichtiger Punkt ist die Dichte des Leberparenchyms. Eine klassische Fettleber (Steatosis hepatis) zeigt sich typischerweise mit einer geringeren Dichte als die Milz. Ein einfacher Trick aus der Praxis: Vergleiche die Dichtewerte der Leber direkt mit denen der Milz. Ist die Leber im Nativscan deutlich dunkler, liegt wahrscheinlich eine Verfettung vor.
Läsionen charakterisieren: Leber, Milz und Pankreas
Findest du eine Läsion, beginnt die eigentliche Detektivarbeit. Die zentrale Frage lautet fast immer: gutartig oder bösartig? Dein wichtigstes Werkzeug hierfür ist die Analyse der Kontrastmitteldynamik.
- Hämangiome: Diese gutartigen Tumoren zeigen typischerweise eine noduläre, periphere Kontrastmittelaufnahme in der arteriellen Phase. Diese Füllung wandert dann langsam zentripetal (von außen nach innen). Man spricht hier auch vom „Irisblendenphänomen“.
- Fokal noduläre Hyperplasie (FNH): Eine FNH reichert in der arteriellen Phase sehr schnell und homogen Kontrastmittel an und wird in der portalvenösen Phase wieder isodens, hat also die gleiche Dichte wie das umgebende Gewebe. Oft lässt sich auch eine typische zentrale Narbe erkennen.
- Metastasen: Das Erscheinungsbild von Metastasen kann extrem variabel sein. Hypervaskularisierte Metastasen (z. B. von Nierenzellkarzinomen) nehmen in der arteriellen Phase stark Kontrastmittel auf. Hypovaskuläre Metastasen, etwa von kolorektalen Karzinomen, zeigen sich dagegen als dunkle, eher randständig anreichernde Läsionen.
Ein solides Verständnis der grundlegenden Anatomie ist hierbei unerlässlich. Wenn du deine Kenntnisse auffrischen möchtest, bietet unser Leitfaden zur Anatomie der Bauchorgane eine hervorragende Grundlage.
Denk immer daran: Die Kontrastmittelphase ist der Schlüssel. Ein Leberhämangiom kann in der portalvenösen Phase fast unsichtbar sein, während es in der arteriellen Phase klar hervortritt. Befunde also immer alle verfügbaren Phasen.
Das Pankreas ist im Alltag oft etwas schwieriger zu beurteilen. Achte hier auf eine homogene Kontrastmittelaufnahme und eine klare Abgrenzbarkeit vom umliegenden Fettgewebe. Bei einer akuten Pankreatitis siehst du häufig eine diffuse Vergrößerung, unscharfe Konturen und entzündliche Flüssigkeitsansammlungen in der Umgebung.
Nieren und Nebennieren systematisch prüfen
Bei den Nieren liegt der Fokus auf der Symmetrie von Größe und Kontrastierung. Einfache Nierenzysten sind ein häufiger und meist harmloser Befund. Sie sind scharf begrenzt, rund oder oval und zeigen keinerlei Kontrastmittelaufnahme.
Vorsicht ist geboten bei komplexen Zysten mit dicken Wänden, Septen oder soliden Anteilen. Diese sind verdächtig und müssen genauer untersucht werden. Hier hilft dir die Bosniak-Klassifikation bei der Risikoeinschätzung.
Die Nebennieren sind bekannt für Zufallsbefunde, die sogenannten Inzidentaliome. Die allermeisten davon sind gutartige Adenome. Ein typisches Adenom erkennst du an einer geringen Dichte (unter 10 Hounsfield-Einheiten im Nativscan) und einem schnellen „Wash-out“ des Kontrastmittels. Eine genaue Dichtemessung ist hier essenziell, um unnötige Kontrollen zu vermeiden.
Die CT-Untersuchung ist in Deutschland ein etabliertes Verfahren; im Jahr 2019 wurden etwa 145 CT-Untersuchungen pro 1.000 Einwohner durchgeführt. Diese Zahl unterstreicht, wie wichtig eine sorgfältige und systematische Befundung ist, um aus der Fülle an Bilddaten die richtigen Schlüsse zu ziehen – gerade bei den parenchymatösen Organen.
Darm und Gefäße sicher beurteilen
Nachdem wir uns die soliden Organe angesehen haben, geht es jetzt an die Hohlorgane und die großen Gefäßstrukturen. Hier ist ein geschultes Auge für oft subtile, aber klinisch hochrelevante Veränderungen gefragt. Eine systematische CT Abdomen Befundung ist an dieser Stelle absolut entscheidend, um nichts zu übersehen.
Am besten beginnst du, indem du den gesamten Gastrointestinaltrakt von der Speiseröhre bis hinunter zum Rektum verfolgst. Wie sieht die Weite der Darmschlingen aus? Wirken sie normal oder gibt es dilatierte, also erweiterte, Abschnitte? Ein abrupter Kalibersprung kann schon der entscheidende Hinweis auf eine Obstruktion sein, sei es durch einen Tumor, eine Striktur oder auch einen festsitzenden Gallenstein.
Entzündungszeichen im Darm erkennen
Eine der häufigsten Fragen in der Notaufnahme ist der Verdacht auf eine entzündliche Darmerkrankung. Die klassische Divertikulitis im Sigmoid erkennst du meist an der typischen Trias: eine deutliche Wandverdickung, eine entzündliche Infiltration des umliegenden Fettgewebes und natürlich die kleinen Divertikel selbst.
Sei aber immer wachsam für mögliche Komplikationen. Freie Luft im Abdomen – die du am besten im Lungenfenster als kleine schwarze Sicheln siehst – ist ein Alarmzeichen für eine Perforation. Eine gedeckte Perforation wiederum kann sich als lokalisierter Abszess zeigen, also eine abgekapselte Flüssigkeitsansammlung, deren Wand Kontrastmittel aufnimmt.
Weitere wichtige Entzündungszeichen, auf die du achten solltest:
- Wandverdickung: Eine normale Darmwand ist nur wenige Millimeter dick. Alles über 3-5 mm sollte dich stutzig machen.
- Pathologische Kontrastmittelaufnahme: Eine entzündete Darmwand reichert das Kontrastmittel oft verstärkt und schichtweise an (das sogenannte Target-Zeichen).
- Mesenteriale Veränderungen: Achte auf gestaute Gefäße (Engorgement) und eine ödematöse Verdickung des Mesenteriums.
Ein guter Tipp aus der Praxis: Folge den mesenterialen Gefäßen. Entzündliche Prozesse ziehen oft reaktive Veränderungen in den benachbarten Strukturen nach sich, die dich direkt zur eigentlichen Pathologie führen können.
Die großen Gefäße systematisch beurteilen
Nach dem Darm nehmen wir uns die Aorta und die Vena cava inferior vor. Miss den Durchmesser der Aorta an mehreren Stellen. Ein Durchmesser von über 3 cm gilt als aneurysmatisch erweitert. Suche außerdem gezielt nach Anzeichen einer Dissektion, also einer Aufspaltung der Wandschichten. Im CT siehst du das als feine Membran (Intimaflap) im Gefäßlumen.
Verkalkungen der Aortenwand sind ein sehr häufiger Befund, gerade bei älteren Patienten. Wichtig ist hier, zwischen einfachen Plaques und ulzerierten Plaques zu unterscheiden, da von letzteren ein höheres Embolierisiko ausgeht. Um das Gefäßsystem noch besser zu verstehen, lohnt sich ein Blick auf den Verlauf der Aorta im Körper.
Die Vena cava inferior und die großen Beckenvenen sind der nächste Punkt auf der Checkliste. Halte hier Ausschau nach Füllungsdefekten, die auf eine Thrombose hindeuten. Da eine Lungenarterienembolie eine gefürchtete Komplikation ist, hat die Beurteilung der Becken- und Beinvenen, soweit sie mit abgebildet sind, eine enorme Bedeutung.
Zum Schluss schaust du dir noch die großen unpaaren Viszeralarterien an: den Truncus coeliacus, die Arteria mesenterica superior und die Arteria mesenterica inferior. Sind sie frei durchgängig oder siehst du Stenosen oder gar Verschlüsse? Eine akute mesenteriale Ischämie ist ein lebensbedrohlicher Notfall und muss sofort erkannt werden.
Für die Gefäßbeurteilung sind die verschiedenen Kontrastmittelphasen natürlich entscheidend. Die arterielle Phase ist ideal, um Dissektionen und Aneurysmen darzustellen, während die portalvenöse Phase perfekt geeignet ist, um Thrombosen in den Venen aufzuspüren.
Versteckte Pathologien im Retroperitoneum aufdecken
Eine wirklich gründliche CT Abdomen Befundung ist erst dann abgeschlossen, wenn man sich auch den oft übersehenen Ecken und Winkeln gewidmet hat. Denn einige der klinisch entscheidenden Befunde lauern nicht in den großen Organen, sondern verstecken sich im Retroperitoneum, in der Bauchwand oder in den mitabgebildeten Knochen. Nur wer diesen Strukturen die gleiche Aufmerksamkeit schenkt, schließt die diagnostische Lücke und vermeidet folgenschwere Fehler.
Gerade der Blick ins Retroperitoneum ist so ein kritischer Punkt. Klar, hier laufen die großen Gefäße und die Nieren, aber eben auch Muskeln, Nerven und unzählige Lymphbahnen. Halte also immer Ausschau nach unklaren Flüssigkeitsansammlungen – das könnte ein verräterischer Hinweis auf einen Abszess oder ein Hämatom sein.
Stößt du auf eine diffuse Weichteilvermehrung, die sich wie eine Manschette um Aorta und Vena cava legt, solltest du sofort an eine retroperitoneale Fibrose (Morbus Ormond) denken. Ein seltener, aber absolut relevanter Befund.
Lymphknoten und Bauchwand gezielt analysieren
Lymphknoten sind das nächste große Thema. Hierbei nur auf die Größe zu achten, greift viel zu kurz. Die Lehrbuchregel, dass eine Kurzachse unter 1 cm unauffällig ist, ist zwar ein guter Anhaltspunkt, aber die Morphologie verrät oft viel mehr.
- Form: Klassische ovale, nierenförmige Lymphknoten mit einem sichtbaren Fetthilus sind meistens reaktiv vergrößert und damit harmlos.
- Struktur: Misstrauisch solltest du bei runden, nekrotisch einschmelzenden oder gierig Kontrastmittel aufnehmenden Lymphknoten werden. Das riecht förmlich nach Malignität.
- Verteilung: Schau dir auch das Muster an. Sind die vergrößerten Knoten auf eine Region beschränkt oder finden sie sich überall im Abdomen?
Auch die Bauchwand hat ihre Tücken. Suche hier aktiv nach Hernien, also Bruchlücken, durch die sich Fett oder sogar Darmschlingen nach außen stülpen. Gerade nach Operationen sind Narbenhernien ein häufiger Zufallsbefund, den man nicht übersehen darf.
Ein vollständiger Befund berücksichtigt immer die „Randbereiche“. Ein übersehener Knochenbefund oder eine unerkannte Hernie kann für den Patienten genauso relevant sein wie eine Läsion in der Leber.
Dass die CT-Diagnostik immer wichtiger wird, zeigen auch die Zahlen: Zwischen 2007 und 2018 ist die Anzahl der CT-Scans in Deutschland massiv gestiegen. Im ambulanten Bereich waren es rund 25 % mehr, im stationären Sektor sogar über 80 %. Das unterstreicht, wie zentral eine lückenlose und sorgfältige Befundung für eine gute Patientenversorgung heute ist. Mehr zur Entwicklung der Radiologie in Deutschland kannst du hier nachlesen.
Die Knochen nicht vergessen
Zu guter Letzt, aber auf keinen Fall zu vernachlässigen: die Knochen. Es ist ein absolutes Muss, ins Knochenfenster zu wechseln und die Wirbelkörper, Rippen und Beckenanteile systematisch abzusuchen. Fahnde nach osteolytischen (knochenauflösenden) oder osteoblastischen (knochenbildenden) Läsionen – beides können Hinweise auf Metastasen sein.
Manchmal ist ein Befund nicht eindeutig und wird als „suspekte Osteolyse“ beschrieben. Das bedeutet, man vermutet eine Knochenzerstörung, aber die Ränder sind unscharf. Solche Befunde müssen immer weiter abgeklärt werden. Bei Traumapatienten gilt der Fokus natürlich frischen Frakturlinien. Erst der genaue Blick auf die Knochen macht deine CT Abdomen Befundung wirklich komplett.
Typische Fallstricke und Interpretationsfehler – wie du sie geschickt umgehst
Eine systematische Herangehensweise ist schon die halbe Miete, aber selbst die beste Routine schützt uns nicht vor typischen Fallstricken und kognitiven Tücken. Bei der CT Abdomen Befundung gibt es ein paar klassische Stolpersteine, über die jeder mal fallen kann. Wer diese kennt, ist klar im Vorteil und kann seine diagnostische Treffsicherheit spürbar verbessern.
Einer der häufigsten Fehler ist die sogenannte „Zufriedenheit bei der Suche“ (satisfaction of search). Du entdeckst eine offensichtliche Pathologie – sagen wir, eine glasklare Appendizitis – und innerlich hakst du den Fall schon ab. Genau das ist der gefährliche Moment. In diesem Gefühl der Sicherheit übersiehst du vielleicht den zweiten, viel subtileren Befund, wie eine kleine Läsion in der Leber.
Der erste auffällige Befund ist oft nicht der einzige. Zwing dich immer dazu, deine systematische Routine bis zum allerletzten Bild durchzuziehen. Auch dann, wenn du denkst, die Hauptdiagnose längst gefunden zu haben.
Look-alikes und was sie uns verraten
Das Abdomen ist voll von Strukturen, die pathologische Prozesse perfekt imitieren können. Diese „Look-alikes“ sicher von echten Krankheiten zu unterscheiden, ist eine Kunst für sich, die mit der Erfahrung wächst.
- Milzanlagevarianten: Eine kleine Nebenmilz oder eine stark gelappte Milzkontur sieht auf den ersten Blick verdächtig nach vergrößerten Lymphknoten im Milzhilus aus. Ein einfacher Trick entlarvt sie aber sofort: Das Gewebe einer Nebenmilz hat exakt die gleiche Dichte und nimmt Kontrastmittel genauso auf wie die Milz selbst.
- Unvollständige Pankreasfusion: Das sogenannte „Pancreas divisum“ ist eine ziemlich häufige anatomische Variante. Es kann zu einer leichten Erweiterung des Pankreasgangs führen, was man fälschlicherweise schnell mal als chronische Pankreatitis deutet.
- Fokale Fettansammlungen: Besonders in der Leber oder rund ums Pankreas können sich kleine Fettinseln bilden (focal fatty sparing/infiltration), die eine Raumforderung vortäuschen. Ein kurzer Blick auf den Nativscan und eine Dichtemessung entlarven diese harmlosen Veränderungen sofort.
Diese Beispiele zeigen, wie entscheidend es ist, Normvarianten im Kopf zu haben und simple technische Hilfsmittel wie die Dichtemessung konsequent einzusetzen.
Der richtige Umgang mit Artefakten
Artefakte sind quasi Geister im Bild – Störungen, die nicht die Realität abbilden, sondern durch technische Pannen oder den Patienten selbst entstehen. Sie können Befunde verschleiern oder sogar welche vortäuschen, wo gar keine sind.
Am häufigsten haben wir es wohl mit Bewegungsartefakten durch die Atmung zu tun. Das führt zu unschönen Unschärfen, besonders oben an den Zwerchfellkuppen. Hier hilft es oft, einfach mal in die koronale oder sagittale Ebene zu wechseln und durchzuscrollen, um die Strukturen besser abgrenzen zu können.
Metallartefakte, zum Beispiel von Hüftprothesen oder chirurgischen Clips, sind ein anderes Kaliber. Sie ziehen massive, sternförmige Streifen durchs Bild und können ganze Organregionen unlesbar machen. Moderne Rekonstruktionsalgorithmen werden zwar immer besser darin, diese Störungen zu reduzieren, aber ganz weg bekommt man sie selten. Hier ist es dann umso wichtiger, im Befund klar zu dokumentieren, welche Bereiche durch Artefakte nicht sicher beurteilbar waren.
Indem du diese typischen Fehlerquellen aktiv im Hinterkopf behältst, schärfst du deinen Blick und machst deine CT Abdomen Befundung deutlich robuster. Am Ende geht es nicht nur darum, etwas zu finden. Es geht darum, kritisch zu hinterfragen, was man sieht – und was man vielleicht aufgrund von Störungen oder einer kognitiven Falle gerade nicht sieht.
Was im klinischen Alltag wirklich zählt: Häufige Fragen zur CT-Abdomen-Befundung
Im hektischen Klinikalltag tauchen immer wieder die gleichen Fallstricke und Unsicherheiten bei der CT-Abdomen-Befundung auf. Selbst wenn die Routine sitzt, bleiben oft Fragen, die eine schnelle und vor allem praxisnahe Antwort brauchen. Genau hier wollen wir ansetzen und ein paar der häufigsten Themen beleuchten, um dir im täglichen Befundungs-Workflow mehr Sicherheit zu geben.
Eine der zentralen Fragen, die uns alle immer wieder beschäftigt, dreht sich um die Wahl der richtigen Kontrastmittelphase. Welche Sequenz brauche ich jetzt wirklich für diese spezifische Fragestellung? Eine Pauschalantwort gibt es leider nicht, aber mit ein paar guten Faustregeln kommt man schon sehr weit.
Die richtige Kontrastmittelphase wählen
Welche Phasen wir fahren, hängt direkt von der klinischen Vermutung ab. Ein starres Standardprotokoll ist zwar effizient, führt aber nicht immer zum Ziel. Es lohnt sich, kurz innezuhalten und zu überlegen.
-
Der Nativscan (ohne KM): Absolut unverzichtbar, wenn du nach Nierensteinen suchst oder einen Nebennierentumor genauer unter die Lupe nehmen willst. Eine Dichtemessung unter 10 Hounsfield-Einheiten macht hier ein Adenom schon extrem wahrscheinlich.
-
Die arterielle Phase (ca. 20-30s p.i.): Diese Phase ist dein Mittel der Wahl zur Darstellung von hypervaskularisierten Tumoren. Denk an ein Nierenzellkarzinom oder Lebermetastasen von neuroendokrinen Tumoren. Genauso entscheidend ist sie natürlich für alles, was mit Gefäßen zu tun hat, wie Aneurysmen und Dissektionen.
-
Die portalvenöse Phase (ca. 60-80s p.i.): Das ist das absolute Arbeitspferd für die allermeisten abdominellen Fragestellungen. Die großen Organe wie Leber, Milz und Pankreas zeigen hier die beste Kontrastierung. Gerade hypovaskuläre Läsionen (wie die meisten Lebermetastasen) grenzen sich hier am deutlichsten ab.
-
Die spätvenöse/urographische Phase (nach Minuten): Die brauchst du, wenn du das KM-Washout einer Läsion beurteilen musst – ein Klassiker bei Leber- oder Nierentumoren – oder wenn du das harnableitende System in seiner ganzen Pracht darstellen willst.
Ein typischer Fehler ist, sich nur auf eine einzige Phase zu versteifen. Oft ist es gerade die Kombination der Phasen, die dir die entscheidende Information liefert, um eine Läsion wirklich sicher zu charakterisieren.
Was tun bei unklaren klinischen Angaben?
Wer kennt es nicht? Die klinische Angabe lautet schlicht: „Bauchschmerzen“. Diese Situation ist zwar frustrierend, aber auch eine Chance. Hier ist es umso wichtiger, dass du deine systematische Routine eiskalt abspulst und breit denkst. Fang bei den „üblichen Verdächtigen“ für akute Schmerzen an: Appendizitis, Divertikulitis, Cholezystitis, Pankreatitis, Ileus und die klassische Nierenkolik.
Wenn du da nichts findest, musst du den Fokus erweitern. Such aktiv nach selteneren Ursachen, wie einer fiesen mesenterialen Ischämie oder einem gedeckt perforierten Ulkus. Man kann sagen: Eine vage Fragestellung zwingt dich dazu, ein noch breiteres diagnostisches Netz auszuwerfen.
Zufallsbefunde richtig einordnen
Ein Inzidentalom der Nebenniere, eine harmlose Nierenzyste oder ein kleines Leberhämangiom – Zufallsbefunde gehören zum Alltag. Deine Aufgabe ist es hier, die Spreu vom Weizen zu trennen. Du musst harmlose von potenziell gefährlichen Befunden unterscheiden, um unnötige Folgeuntersuchungen und vor allem Ängste beim Patienten zu vermeiden.
Nutze dafür etablierte Systeme wie die Bosniak-Klassifikation für Nierenzysten. Dokumentiere diese Befunde glasklar und gib eine eindeutige Empfehlung ab, ob und was als Nächstes zu tun ist – oder eben, dass gar nichts weiter nötig ist.
Die Schönheit und Komplexität der menschlichen Anatomie zu verstehen, ist die Grundlage jeder guten Befundung. Bei Animus Medicus findest du ästhetisch ansprechende Anatomie-Poster und Accessoires, die dein Wissen visuell erlebbar machen und deine Faszination für den menschlichen Körper wecken. Entdecke jetzt unsere Kollektionen auf https://animus-medicus.de.