Nervenbahnen im Arm verstehen ein kompletter Guide für Anatomie-Fans
Stell dir die Nervenbahnen im Arm einmal wie ein unfassbar komplexes Datennetzwerk vor. Ein Geflecht, das blitzschnell Befehle für jede noch so kleine Bewegung übermittelt und gleichzeitig jede Berührung, jede Empfindung, an dein Gehirn weiterleitet. In diesem Guide nehmen wir dieses faszinierende System gemeinsam unter die Lupe, Schritt für Schritt.
Was die Nervenbahnen im Arm eigentlich leisten
Die Nervenbahnen sind so viel mehr als nur biologische Kabel. Sie sind das eigentliche Rückgrat der Kommunikation zwischen deinem Gehirn und dem gesamten Arm. Ohne sie wäre jede Aktion, jede Empfindung, schlicht unmöglich. Dein Arm wäre gefühllos und unbeweglich – eine kaum vorstellbare Situation. Wir wollen hier aber nicht nur die trockene Anatomie durchkauen, sondern dir ein echtes, greifbares Verständnis für diese beeindruckende Ingenieurskunst deines Körpers vermitteln.
Dieser Artikel ist dein persönlicher Wegweiser durch dieses nervliche Labyrinth. Du wirst die Hauptkomponenten kennenlernen und vor allem verstehen, wie alles zusammenspielt:
- Der Ursprung: Wir starten direkt an der „Hauptverteilerstation“, dem sogenannten Plexus brachialis, der tief in deiner Schulter verborgen liegt.
- Die Hauptakteure: Von dort aus verfolgen wir die drei wichtigsten Nerven – den Nervus radialis, medianus und ulnaris – auf ihrem Weg bis in die feinsten Fingerspitzen.
- Die Funktion: Du wirst genau lernen, welche Nervenbahn für das Strecken, welche für das Beugen und welche für die filigrane Feinmotorik deiner Hand zuständig ist.
Stell dir nur mal vor, du greifst nach einer heißen Tasse. In einem winzigen Bruchteil einer Sekunde schicken sensorische Nerven die Information „heiß!“ zum Gehirn, während motorische Nerven schon den Befehl zurücksenden, sofort loszulassen. Genau das ist die beeindruckende Arbeit der Nervenbahnen im Arm.
Um das große Ganze wirklich zu verstehen, hilft es natürlich, den generellen Aufbau des peripheren Nervensystems zu kennen, zu dem ja auch die Nervenbahnen deiner Arme gehören. Keine Sorge, wir nutzen klare Analogien und Beispiele aus dem echten Leben, um die Theorie lebendig zu machen. Komm einfach mit auf diese kleine Entdeckungsreise und lerne, die Sprache deines Körpers ein Stück besser zu verstehen.
Der Plexus brachialis als zentrale Schaltstelle
Jeder Befehl, den dein Gehirn an deinen Arm sendet, muss erst eine Art intelligenten Verteilerkasten passieren: den Plexus brachialis. Man kann sich dieses komplexe Nervengeflecht am besten als den Hauptsicherungskasten des Arms vorstellen. Gut geschützt liegt er tief zwischen der Halswirbelsäule und der Achselhöhle.
An dieser Stelle kommen die großen Nervenwurzeln direkt aus dem Rückenmark – genauer gesagt aus den Segmenten C5 bis Th1. Bevor sie jedoch als einzelne, klar definierte Nervenbahnen im Arm weiterziehen, werden sie hier auf geniale Weise neu sortiert, gebündelt und miteinander verflochten. Diese komplexe Verschaltung stellt sicher, dass jeder Muskel und jeder Hautbereich im Arm genau die richtigen Signale erhält.
Die folgende Infografik macht diesen Weg vom zentralen Nervengeflecht bis in die feinen Verästelungen der Hand greifbar.
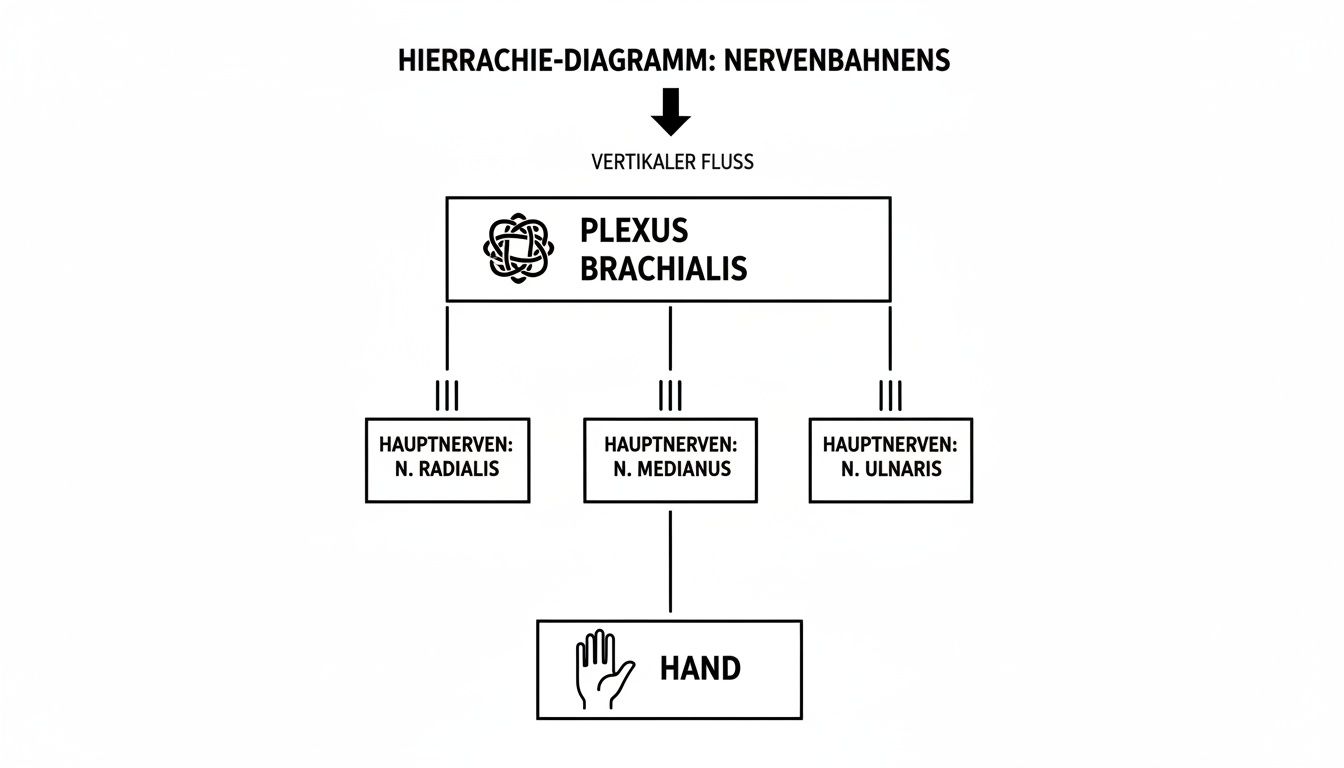
Man erkennt sofort, wie aus einem einzigen, komplexen Ursprung die spezialisierten Hauptnerven hervorgehen, die schlussendlich die präzisen Funktionen der Hand steuern.
Der Aufbau des Nervengeflechts
Um zu verstehen, wie alles funktioniert, müssen wir uns den Aufbau dieses „Sicherungskastens“ genauer ansehen. Der Plexus brachialis ist ganz logisch in mehrere Abschnitte gegliedert, die aufeinander folgen. Stell es dir wie einen Fluss vor, der sich immer weiter verzweigt:
- Wurzeln (Radices): Alles beginnt mit den fünf Spinalnervenwurzeln (C5, C6, C7, C8, Th1), die direkt aus der Halswirbelsäule austreten.
- Stämme (Trunci): Diese Wurzeln vereinigen sich zu drei Hauptstämmen – dem oberen, mittleren und unteren Stamm.
- Bündel (Fasciculi): Jeder Stamm teilt sich nun in einen vorderen und einen hinteren Teil. Diese Teile kombinieren sich wiederum neu zu drei großen Bündeln, die bereits den Verlauf der späteren Hauptnerven vorzeichnen.
Was auf den ersten Blick kompliziert wirkt, ist in Wahrheit ein Meisterwerk der Effizienz. Dieser Aufbau sorgt dafür, dass die großen Nerven des Arms Fasern aus mehreren Rückenmarkssegmenten enthalten. Das schafft eine gewisse Redundanz und damit Sicherheit: Fällt eine einzelne Nervenwurzel aus, ist nicht sofort der ganze Arm gelähmt.
Der Plexus brachialis ist mehr als nur eine Ansammlung von Nerven. Er ist eine intelligente Vermittlungsstelle, die sicherstellt, dass die komplexen Bewegungen und Empfindungen des Arms präzise koordiniert werden.
Klinische Bedeutung und Verletzungsrisiken
Seine zentrale Lage macht den Plexus brachialis leider auch anfällig für Verletzungen. Da er eng an wichtigen anatomischen Strukturen wie dem Schlüsselbein und den ersten Rippen liegt, kann er bei Unfällen leicht in Mitleidenschaft gezogen werden. Auch die Nähe zu den Gelenken der Schulter bedeutet, dass Verrenkungen oder Brüche in diesem Bereich schnell auf das Nervengeflecht übergreifen können.
Besonders bei Motorradunfällen, bei denen der Kopf heftig zur Seite gerissen wird, kann es zu einer Überdehnung oder sogar zum Ausriss der Nervenwurzeln kommen. Ein weiteres klassisches Beispiel sind komplizierte Geburten, bei denen der Plexus des Neugeborenen verletzt werden kann.
Eine der bekanntesten Folgen ist die obere Plexuslähmung (Typ Erb-Duchenne). Sie betrifft die Wurzeln C5 und C6 und führt zu einer schlaffen Lähmung, bei der der Arm kraftlos an der Seite herabhängt und nach innen gedreht ist – eine Haltung, die oft als „waiter's tip hand“ (Hand des wartenden Kellners) beschrieben wird. Immerhin sind etwa 1 bis 2 von 10.000 Neugeborenen davon betroffen, was die klinische Relevanz unterstreicht.
Glücklicherweise gibt es heute gute Behandlungsmöglichkeiten. Moderne Therapien wie Nervennähte oder Transplantationen können bei einem frühen Eingriff eine Erfolgsquote von rund 70 Prozent erreichen und die Funktion des Arms wiederherstellen.
Die drei Hauptnerven und ihre Aufgaben
Stell dir vor, der Plexus brachialis ist die große, komplexe Schaltzentrale. Nachdem die Nervenfasern dieses Gewirr durchlaufen haben, treten drei Hauptakteure auf den Plan. Man kann sich diese drei großen Nervenbahnen im Arm wie ein perfekt eingespieltes Team von Spezialisten vorstellen, von denen jeder ganz eigene, aber unverzichtbare Aufgaben übernimmt.
Jeder dieser Nerven hat sozusagen seine eigene „Persönlichkeit“ und ein klar abgestecktes Revier, das er versorgt – sowohl für die Bewegung als auch für das Gefühl. Sie sind die entscheidenden Leitungen, die es uns ermöglichen, einen Stift zu halten, eine Tür aufzuschließen oder die Wärme der Sonne auf der Haut zu spüren.
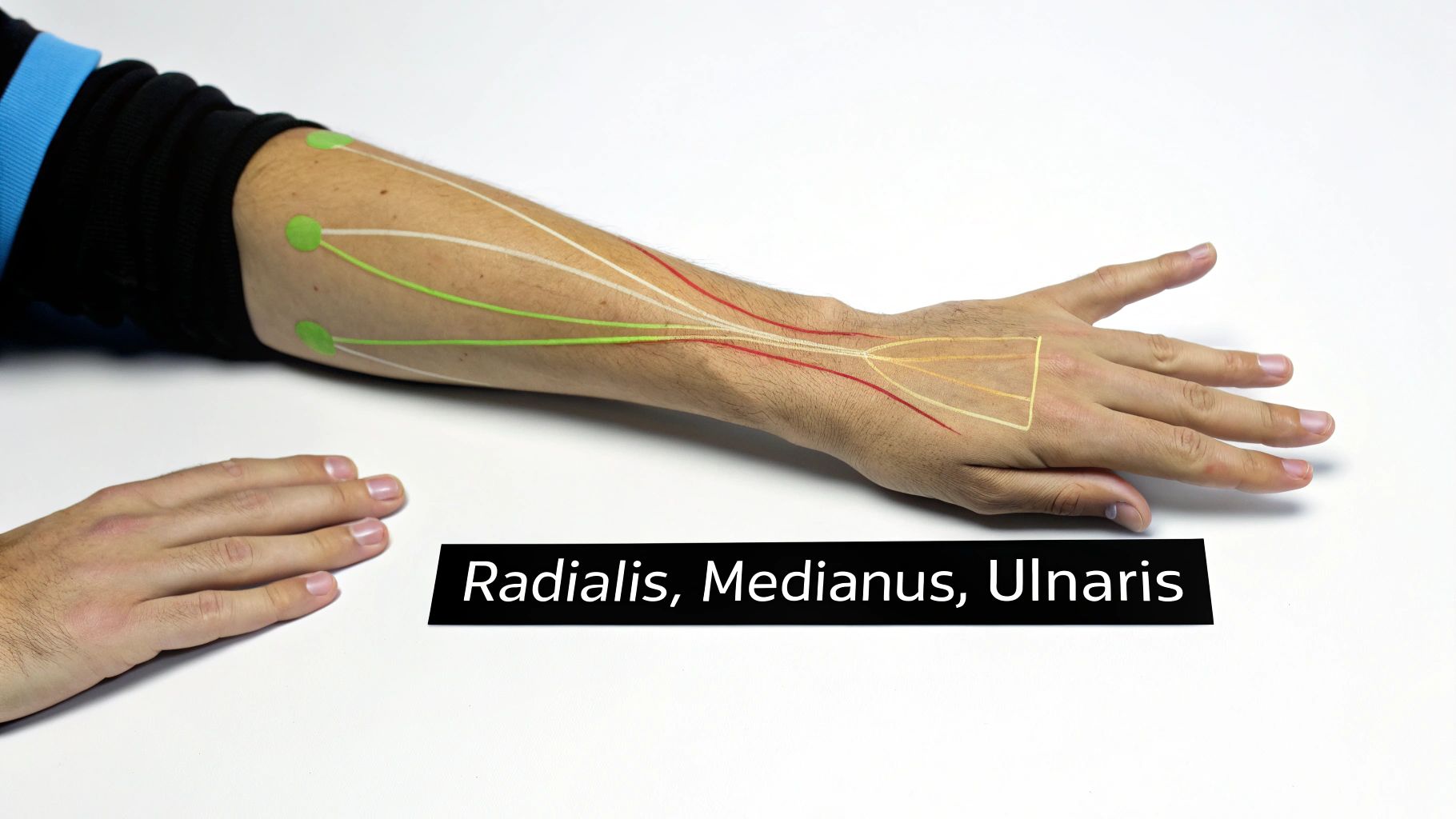
Schauen wir uns diese drei Hauptnerven jetzt mal genauer an und klären, welche Rolle jeder Einzelne im Teamwork des Arms spielt.
Nervus radialis – der Spezialist fürs Strecken
Der Nervus radialis ist der unangefochtene Meister der Streckung, also der Extension. Seine Hauptaufgabe: Er aktiviert alle Muskeln, die wir brauchen, um den Arm, das Handgelenk und die Finger zu strecken. Denk an ihn als den Architekten, der für das Öffnen und Ausstrecken der Hand verantwortlich ist.
Seinen Ursprung hat er im hinteren Faszikel des Plexus brachialis. Von dort windet er sich spiralförmig um die Rückseite des Oberarmknochens. Diese enge Nachbarschaft zum Knochen macht ihn leider ziemlich anfällig für Verletzungen, ganz besonders bei einem Oberarmbruch.
Fällt der Nervus radialis aus, ist die Ansteuerung der Streckmuskeln gekappt. Das Ergebnis ist ein klassisches und sofort erkennbares Bild: Die Hand und die Finger hängen schlaff nach unten, weil die Kraft der Beugemuskeln jetzt überwiegt. Dieses Symptom nennt man „Fallhand“.
Die Funktion des Nervus radialis ist absolut entscheidend für das Greifen. Obwohl er die Hand öffnet, ist genau dieses Strecken die notwendige Vorbereitung, um überhaupt zupacken zu können. Ohne ihn könnten wir die Hand gar nicht erst für das Ergreifen eines Objekts positionieren.
Für das Gefühl ist der Nervus radialis vor allem auf der Rückseite des Arms und Unterarms zuständig, außerdem versorgt er einen Teil des Handrückens und die Streckseiten von Daumen, Zeige- und Mittelfinger.
Nervus medianus – der Meister des Greifens
Der Nervus medianus ist der direkte Gegenspieler des Radialis und der entscheidende Akteur für das kraftvolle Zugreifen. Er hat das Kommando über die meisten Beugemuskeln im Unterarm und, was besonders wichtig ist, über die feine Muskulatur des Daumenballens, die sogenannte Thenarmuskulatur.
Seine Reise führt ihn ziemlich mittig durch den Unterarm bis zum Handgelenk, wo er eine berüchtigte Engstelle passieren muss: den Karpaltunnel. Dieser schmale Kanal wird von den Handwurzelknochen und einem straffen Band gebildet. Hier ist der Nerv extrem anfällig für Druckschäden, was zum weitverbreiteten Karpaltunnelsyndrom führt.
Ist der Nervus medianus geschädigt, verliert die Hand ihre Fähigkeit zum präzisen Greifen. Vor allem die Opposition des Daumens – die Bewegung, mit der der Daumen den anderen Fingerspitzen gegenübergestellt wird – ist dann stark eingeschränkt. Das typische klinische Bild ist die „Schwurhand“: Beim Versuch, eine Faust zu ballen, können Daumen, Zeige- und Mittelfinger nicht mehr gebeugt werden, während Ring- und kleiner Finger ungestört funktionieren.
Die sensorischen Aufgaben des Nervus medianus sind nicht weniger wichtig:
- Handinnenfläche: Er ist für das Gefühl an der Daumenseite der Handfläche zuständig.
- Finger: Er versorgt die Haut von Daumen, Zeigefinger, Mittelfinger und der daumenseitigen Hälfte des Ringfingers.
Gerade diese Gefühlsausfälle, oft als nächtliches Kribbeln oder Taubheit, sind die ersten Warnsignale bei einer Einengung im Karpaltunnel. Die zugrunde liegenden Mechanismen sind komplex, aber ein gutes Verständnis über den Bau und die Funktion von Nervenzellen hilft dabei, diese Vorgänge besser nachzuvollziehen.
Nervus ulnaris – der Feinmotoriker
Und zu guter Letzt der Nervus ulnaris, der Spezialist für die Feinabstimmung und die komplexen, präzisen Bewegungen der Hand. Während der Medianus fürs grobe Zupacken sorgt, ermöglicht der Ulnaris das feine Spiel der Finger – wie beim Schreiben, Musizieren oder Zuknöpfen eines Hemdes.
Er verläuft an der Ellenseite, also der Kleinfingerseite, des Unterarms und ist am Ellenbogen besonders ungeschützt. An der Stelle, die wir als „Musikantenknochen“ kennen, liegt der Nerv nur durch Haut und wenig Fettgewebe geschützt direkt auf dem Knochen. Ein leichter Stoß genügt hier, um dieses bekannte, elektrisierende Gefühl auszulösen.
Der Nervus ulnaris versorgt die meisten kleinen Muskeln, die direkt in der Hand liegen (die intrinsischen Handmuskeln). Sein Ausfall führt daher zu einem massiven Ungleichgewicht der Muskelkräfte in der Hand. Die Sehnen der langen Fingerbeuger ziehen die Finger in eine unnatürliche Haltung, was zur charakteristischen „Krallenhand“ führt. Dabei sind die Grundgelenke überstreckt, während die Mittel- und Endgelenke gebeugt sind.
Sensorisch kümmert sich der Nervus ulnaris um den kleinen Finger, die kleinfingerseitige Hälfte des Ringfingers und den entsprechenden Bereich des Handrückens und der Handfläche.
Wenn Nerven unter Druck geraten
Die Nervenbahnen im Arm sind zwar wahre Wunderwerke der Biologie, doch ihre feine Struktur macht sie auch anfällig. Man kann sich einen Nerven gut wie ein weiches, flexibles Datenkabel vorstellen. An manchen Stellen im Arm muss dieses „Kabel“ aber durch natürliche Engpässe hindurch – ganz ähnlich wie ein Gartenschlauch, der um eine scharfe Hausecke gelegt wird. Steigt an diesen Engstellen der Druck, wird der Nerv gequetscht und seine Funktion gestört.
Solche Kompressionssyndrome gehören zu den häufigsten neurologischen Problemen überhaupt. Meistens entstehen sie nicht durch einen plötzlichen Unfall, sondern entwickeln sich schleichend über lange Zeit, etwa durch chronische Überlastung, wiederkehrende Entzündungen oder einfach durch anatomische Eigenheiten.

Die Symptome sind anfangs oft diffus und schwer zuzuordnen. Es beginnt mit einem leichten Kribbeln oder einem Taubheitsgefühl, kann sich aber bis hin zu starken Schmerzen und sogar Muskelschwund steigern. Schauen wir uns die wichtigsten „Engpass-Fallen“ im Arm einmal genauer an.
Das Karpaltunnelsyndrom – der unangefochtene Klassiker
Das mit Abstand bekannteste und häufigste Engpasssyndrom ist das Karpaltunnelsyndrom (KTS). Hier gerät der Nervus medianus, unser wichtiger „Greifnerv“, direkt im Handgelenk unter die Räder. Die Engstelle ist der namensgebende Karpaltunnel, ein schmaler Kanal, der von den Handwurzelknochen und einem sehr straffen Band (dem Ligamentum carpi transversum) gebildet wird.
Das Problem: Durch diesen Tunnel läuft nicht nur der Nerv, sondern auch neun Beugesehnen der Finger. Wenn nun das Gewebe in diesem ohnehin schon engen Raum anschwillt – sei es durch eine Sehnenscheidenentzündung, hormonelle Schwankungen oder schlicht chronische Überlastung – wird der weiche Nerv einfach zusammengequetscht.
Das typische erste Warnsignal ist nächtliches Kribbeln in Daumen, Zeige- und Mittelfinger. Viele Betroffene wachen davon auf und müssen die Hand kräftig schütteln, um das unangenehme Gefühl loszuwerden. Später können Taubheit und eine spürbare Schwäche im Daumenballen dazukommen.
Ein einfacher Selbsttest ist das Phalen-Zeichen: Wenn du deine Handgelenke für etwa 60 Sekunden stark beugst und die typischen Symptome dadurch ausgelöst oder verstärkt werden, ist das ein starker Hinweis auf ein Karpaltunnelsyndrom.
Das KTS ist eine echte Volkskrankheit und in Deutschland eine der häufigsten Erkrankungen der peripheren Nerven. Frauen sind etwa doppelt so oft betroffen wie Männer, meist im Alter zwischen 40 und 60 Jahren. Studien zeigen, dass rund 10 Prozent der Menschen über 65 Jahre an einer peripheren Nervenerkrankung leiden, wobei das KTS einen riesigen Anteil ausmacht. Die gute Nachricht: Das Risiko lässt sich durch ergonomisch gestaltete Arbeitsplätze um bis zu 50 Prozent senken. Mehr Hintergründe zu peripheren Nervenerkrankungen findest du bei Helios Gesundheit.
Das Kubitaltunnelsyndrom am Ellenbogen
Die zweithäufigste Engpass-Situation betrifft unseren „Feinmotoriker“, den Nervus ulnaris. Seine Achillesferse liegt am Ellenbogen, in einer knöchernen Rinne, die jeder als Musikantenknochen kennt. Hier verläuft der Nerv extrem oberflächlich und ist nur durch Haut und etwas Bindegewebe geschützt.
Beim Kubitaltunnelsyndrom (auch Sulcus-ulnaris-Syndrom) wird der Nerv genau an dieser Stelle eingeklemmt. Typische Auslöser dafür sind:
- Schlechte Angewohnheiten: Häufiges oder langes Aufstützen des Ellenbogens auf harten Oberflächen (z. B. am Schreibtisch).
- Anatomie: Manche Menschen haben von Natur aus eine engere Knochenrinne.
- Alte Verletzungen: Frühere Knochenbrüche oder eine Arthrose im Ellenbogengelenk können den Tunnel verengen.
Die Symptome zeigen sich klassischerweise im kleinen Finger und der zur Handkante gelegenen Hälfte des Ringfingers. Betroffene klagen über Taubheit und Kribbeln. Später kommt oft eine Ungeschicklichkeit der Hand hinzu, weil die kleinen Handmuskeln, die der Nervus ulnaris versorgt, an Kraft verlieren.
Ein einfacher diagnostischer Hinweis ist das Tinel-Zeichen: Wenn man leicht auf die Nervenrinne am Ellenbogen klopft und dies ein elektrisierendes Gefühl bis in die Finger auslöst, spricht das für eine Reizung des Nervs.
Weitere Engpass-Situationen
Neben diesen beiden prominenten Syndromen gibt es noch weitere, seltenere Engstellen für die Nervenbahnen im Arm.
Beim Supinatorlogensyndrom beispielsweise wird ein Ast des Nervus radialis, unseres „Streckernervs“, in der Nähe des Ellenbogens eingeklemmt. Das führt aber nicht zur typischen Fallhand, sondern zu einer isolierten Schwäche beim Strecken der Finger und des Daumens, während das Handgelenk noch normal gestreckt werden kann.
Die Behandlung all dieser Syndrome beginnt fast immer konservativ. Ruhigstellende Schienen (oft für die Nacht), Physiotherapie und entzündungshemmende Medikamente stehen an erster Stelle. Greifen diese Maßnahmen nicht oder liegt bereits ein Muskelschwund vor, kann eine kleine Operation zur Entlastung des Nervs notwendig werden, um bleibende Schäden zu verhindern.
Ein Blick in die neurologische Praxis
Wenn die komplexen Nervenbahnen im Arm streiken, beginnt für den Neurologen eine faszinierende Detektivarbeit. Wie ein Spurensucher muss er herausfinden, welcher Nerv genau betroffen ist und wo die Ursache für die Schmerzen, das Kribbeln oder die Schwäche liegt. Dieser Weg vom ersten Symptom bis zur richtigen Behandlung ist ein Paradebeispiel für präzise neurologische Diagnostik. Es geht darum, die Signale des Körpers richtig zu lesen.
Die Reise beginnt eigentlich immer am selben Punkt: mit einer gründlichen klinischen Untersuchung. Hier sammelt der Arzt die entscheidenden ersten Hinweise, indem er ganz gezielt die Funktionen des Arms durchtestet. Man kann sich das wie eine systematische Überprüfung der „elektrischen Anlage“ des Arms vorstellen, bei der jeder einzelne Schaltkreis kontrolliert wird.
Die Spurensuche beginnt: die klinische Untersuchung
Das Fundament jeder Diagnose ist die körperliche Untersuchung. Dabei geht es nicht nur um ein einfaches Abtasten, sondern um eine ganze Reihe von standardisierten Tests, die klare Rückschlüsse auf die Funktion einzelner Nerven zulassen. Jeder Test ist im Grunde eine gezielte Frage an das Nervensystem.
Zu den wichtigsten Handgriffen gehören dabei:
- Muskelkraftprüfung: Der Arzt bittet den Patienten, ganz bestimmte Bewegungen gegen einen leichten Widerstand auszuführen. Klappt zum Beispiel das Strecken des Handgelenks nicht mehr richtig, fällt der Verdacht schnell auf den Nervus radialis. Eine Schwäche beim Beugen der ersten drei Finger deutet hingegen eher auf eine Störung des Nervus medianus hin.
- Sensibilitätsprüfung: Mit einem Wattebausch oder einer feinen Nadelspitze wird die Haut an verschiedenen Stellen von Arm und Hand berührt. So lässt sich ganz genau einkreisen, in welchem Hautareal (Dermatom) das Gefühl gestört ist – was wiederum direkt auf den zuständigen Nerv hinweist.
- Reflexprüfung: Auch das Testen der Muskeleigenreflexe, wie des Bizeps- oder Trizepssehnenreflexes, gehört dazu. Diese geben Aufschluss darüber, ob die Signalübertragung auf der Ebene des Rückenmarks noch intakt ist.
Schon diese ersten Befunde erlauben oft eine erstaunlich genaue Eingrenzung des Problems. Es ist fast so, als würde man durch das Testen verschiedener Lichtschalter herausfinden, welche Sicherung im Stromkasten rausgeflogen ist.
Moderne Technik macht Nerven sichtbar
Wenn die klinische Untersuchung einen Verdacht erhärtet hat, kommen moderne technische Verfahren ins Spiel, um die Diagnose endgültig zu sichern. Das wichtigste Werkzeug ist hier die Messung der Nervenleitgeschwindigkeit (NLG). Diese Untersuchung, auch Elektroneurographie genannt, misst, wie schnell elektrische Impulse durch einen Nerv reisen.
Man kann sich den Nerv wie ein langes Datenkabel vorstellen. Bei der NLG wird an einer Stelle ein kleiner, völlig harmloser Stromimpuls gesetzt und dann gemessen, wie lange es dauert, bis dieser Impuls an einer anderen Stelle ankommt. Ist der Nerv an einer Engstelle – wie etwa im Karpaltunnel – eingeklemmt, ist diese Übertragung deutlich verlangsamt. Das ist dann der klare Beweis für eine Schädigung.
Oft wird zusätzlich zur NLG eine Elektromyographie (EMG) durchgeführt. Hierbei wird mit einer hauchdünnen Nadel die elektrische Aktivität direkt im Muskel gemessen. So lässt sich beurteilen, ob ein Muskel noch korrekt vom Nerv versorgt wird oder ob vielleicht schon ein Muskelschwund droht.
In speziellen Fällen kommen auch bildgebende Verfahren zum Einsatz. Der hochauflösende Ultraschall kann einen Nerv direkt sichtbar machen und zeigen, ob er an einer Engstelle geschwollen oder unnatürlich abgeflacht ist. Das MRT (Magnetresonanztomographie) ist besonders dann gefragt, wenn die Ursache tiefer vermutet wird, beispielsweise bei einem Bandscheibenvorfall in der Halswirbelsäule, der auf eine Nervenwurzel drückt.
Von der Schiene bis zum Skalpell
Sobald die Diagnose glasklar ist, wird die passende Behandlungsstrategie festgelegt. Die gute Nachricht ist: Die wenigsten Nervenprobleme im Arm müssen sofort operiert werden. Die Therapie folgt meist einem bewährten Stufenplan.
- Konservative Therapie: Ganz am Anfang stehen Maßnahmen, die den Nerv entlasten und seine Heilung fördern. Dazu gehören spezielle Schienen (vor allem für die Nacht), Physiotherapie zur Kräftigung der Muskeln und zur Haltungsverbesserung sowie entzündungshemmende Medikamente.
- Operative Eingriffe: Wenn die konservative Therapie nicht den gewünschten Erfolg bringt oder bereits eine fortgeschrittene Schädigung mit Muskelschwund vorliegt, ist eine Operation unumgänglich. Bei Kompressionssyndromen ist das meist ein kleiner Eingriff, bei dem das einengende Gewebe durchtrennt wird, um dem Nerv wieder Platz zu verschaffen (eine sogenannte Dekompression). Bei schweren Verletzungen, zum Beispiel nach einem Unfall, können auch komplexere Verfahren wie eine Nervennaht oder sogar eine Nerventransplantation nötig werden.
Wenn das Nervensystem als Ganzes bröckelt
Bisher haben wir uns gezielte Verletzungen und lokale Druckschäden an den Nervenbahnen im Arm angesehen. Doch was geschieht, wenn nicht nur eine einzelne Leitung einen Defekt hat, sondern das gesamte Kommunikationssystem anfängt, systematisch zu zerfallen? Solche systemischen Erkrankungen greifen das Nervensystem auf eine Weise an, die weit über lokale Probleme hinausgeht und oft verheerende Folgen hat.
Ein besonders drastisches Beispiel für diesen systemischen Zerfall ist die Amyotrophe Lateralsklerose (ALS). Diese tückische neurodegenerative Erkrankung hat es auf eine ganz bestimmte Art von Nervenzellen abgesehen: die Motoneuronen. Man kann sie sich als die langen Überlandleitungen vorstellen, die Befehle direkt vom Gehirn über das Rückenmark bis in den kleinsten Muskel des Arms tragen.
Wenn die Befehle im Nichts verhallen
Bei ALS verkümmern genau diese motorischen Nervenzellen und sterben nach und nach ab. Die „Leitungen“ werden also regelrecht zerstört. Das Gehirn sendet zwar weiterhin klare Befehle wie „Hand heben“ oder „Finger bewegen“, doch die Signale kommen schlicht nicht mehr am Ziel an. Die Verbindung ist gekappt.
Die Folgen sind dramatisch. Ohne die ständigen Impulse vom Nervensystem bilden sich die Muskeln zurück – ein Prozess, den man Atrophie nennt. Das Ergebnis ist ein fortschreitender Muskelschwund und eine unaufhaltsame Lähmung, die den Betroffenen ihre körperliche Selbstständigkeit raubt.
Häufig schleicht sich die Krankheit mit subtilen Anzeichen ein. Typische Frühsymptome sind unkontrollierbare Muskelzuckungen (Faszikulationen) und eine langsam zunehmende Schwäche, die oft in den Händen oder Armen beginnt. Ganz alltägliche Dinge wie das Schreiben, das Zuknöpfen eines Hemdes oder das Halten einer Tasse werden plötzlich zu unüberwindbaren Hürden.
Die Diagnose ALS verändert alles. Sie ist eine brutale Konfrontation mit der Zerbrechlichkeit des eigenen Körpers und zeigt auf tragische Weise, wie sehr jede einzelne Bewegung von einem intakten Nervensystem abhängt.
In Deutschland leben zwischen 6.000 und 8.000 Menschen mit dieser Diagnose. Bei 60 bis 70 Prozent von ihnen machen sich die ersten Symptome in den Gliedmaßen bemerkbar, oft durch eine plötzliche Ungeschicklichkeit der Hände. Der fortschreitende Abbau der Nervenbahnen im Arm zerreißt die Kommunikationskette zwischen Gehirn und Muskeln unwiderruflich.
Doch es sind nicht immer nur schwere Erkrankungen wie ALS. Auch scheinbar harmlosere, interne Faktoren können dem Nervensystem systematisch zusetzen. Dazu gehören auch die Auswirkungen eines Vitamin-B12-Mangels auf das Nervensystem, der ganz ähnliche Symptome wie Kribbeln oder Taubheit auslösen kann. Das Verständnis dieser komplexen Zusammenhänge ist der Schlüssel, um die Funktionsweise unseres Körpers zu schützen und gezielte Therapien zu entwickeln.
Häufig gestellte Fragen zu den Nervenbahnen im Arm
Zum Abschluss wollen wir noch ein paar Fragen klären, die immer wieder auftauchen, wenn es um das komplexe Nervengeflecht im Arm geht. Hier gibt es die Antworten – kurz, verständlich und auf den Punkt gebracht, um die letzten Unklarheiten aus dem Weg zu räumen.
Was ist der Unterschied zwischen einer Sehne und einer Nervenbahn?
Diese Frage ist absolut berechtigt, denn auf den ersten Blick sehen beide Strukturen im Körper wie weiße, faserige Stränge aus. Doch ihre Aufgaben könnten unterschiedlicher nicht sein.
Stell dir eine Sehne am besten wie ein extrem reißfestes, aber völlig passives Stahlseil vor. Ihre einzige Mission: einen Muskel bombenfest mit einem Knochen zu verbinden. Sie überträgt also die reine, mechanische Kraft, die für eine Bewegung nötig ist.
Eine Nervenbahn hingegen ist das komplette Gegenteil: ein hochaktives, intelligentes Datenkabel. Sie leitet elektrische Kommandos vom Gehirn zum Muskel („Hand schließen!“) und funkt gleichzeitig sensible Informationen von der Haut zurück an die Zentrale („Achtung, diese Oberfläche ist rau!“).
Ganz einfach ausgedrückt:
- Sehnen sind für die mechanische Kraftübertragung da.
- Nervenbahnen kümmern sich um Steuerung und Gefühl.
Ohne den Befehl vom Nerv wüsste der Muskel – und damit die Sehne – gar nicht, wann er überhaupt arbeiten soll.
Können sich geschädigte Nerven im Arm regenerieren?
Ja, zum Glück! Die peripheren Nerven, also die außerhalb von Gehirn und Rückenmark, besitzen eine erstaunliche Fähigkeit zur Selbstheilung. Aber man braucht Geduld, denn der Prozess ist quälend langsam und der Erfolg nicht immer garantiert.
Man kann es sich so vorstellen: Wird ein Nervenkabel durchtrennt, kann der Teil, der noch mit dem Rückenmark verbunden ist, eine neue Faser aussprießen lassen.
Dieser neue „Trieb“ wächst allerdings nur etwa einen Millimeter pro Tag. Bei einer Verletzung am Oberarm kann es also gut und gerne über ein Jahr dauern, bis die neue Nervenfaser die Fingerspitzen wieder erreicht hat und dort für Gefühl sorgt.
Der Erfolg der Regeneration hängt massiv von der Art der Verletzung ab. Eine saubere, chirurgisch perfekt genähte Durchtrennung hat eine weitaus bessere Prognose als eine schwere Quetschung, bei der auch das stützende Hüllgewebe des Nervs zerstört wurde.
Selbst wenn alles gut geht, bleiben oft feine Defizite zurück, etwa eine leicht verminderte Sensibilität oder eine Muskulatur, die nicht mehr ganz ihre alte Kraft erreicht.
Welche Rolle spielen Vitamine für gesunde Nerven?
Vitamine sind für unsere Nerven absolut überlebenswichtig – man könnte sie als das „Betriebsöl“ für unser gesamtes Nervensystem bezeichnen. Vor allem die Gruppe der B-Vitamine steht hier im Rampenlicht, denn sie mischen bei den grundlegendsten Prozessen der Nervenfunktion mit.
Vitamin B12 ist zum Beispiel unerlässlich für den Aufbau und Erhalt der Myelinscheide. Das ist die isolierende Schutzschicht um die Nervenfasern, die für eine blitzschnelle Signalübertragung sorgt. Ein Mangel kann sich durch Kribbeln, Taubheit und bleibende Nervenschäden bemerkbar machen.
Vitamin B6 wiederum wird für die Produktion von Neurotransmittern gebraucht. Das sind die chemischen Botenstoffe, die an den Synapsen die Signale von einer Nervenzelle zur nächsten hüpfen lassen.
Und Vitamin B1 ist ein Schlüsselvitamin für den Energiestoffwechsel der Nervenzellen selbst. Eine ausgewogene Ernährung ist also die beste Versicherung für ein starkes und funktionierendes Nervensystem – im Arm und im ganzen Körper.
Wir hoffen, dieser umfassende Guide hat dir geholfen, die faszinierende Welt der Nervenbahnen in deinem Arm besser zu verstehen. Wenn du deine Begeisterung für Anatomie auch visuell zum Ausdruck bringen möchtest, schau bei Animus Medicus vorbei. Dort findest du einzigartige anatomische Illustrationen im Vintage-Stil, die Wissen und Ästhetik perfekt verbinden. Entdecke jetzt die Kollektion auf https://animus-medicus.de.