Fissura orbitalis inferior verstehen für Klinik und Praxis
Herzlich willkommen in der faszinierenden Welt der orbitalen Anatomie. Wir werfen heute einen genauen Blick auf die Fissura orbitalis inferior. Das ist weit mehr als nur ein unscheinbarer Spalt im Schädelknochen – sie ist eine entscheidende Schnittstelle, die für die Sensibilität und Funktion unseres Gesichts eine riesige Rolle spielt. Stell sie dir am besten wie eine Art anatomische Autobahn vor, die lebenswichtige Strukturen zwischen der Augenhöhle und den tiefer liegenden Schädelregionen verbindet.
Die Fissura orbitalis inferior: Mehr als nur ein Loch im Knochen
Trockene Theorie ist eine Sache, aber wir wollen dir zeigen, warum du diese Struktur wirklich verstehen musst – egal, ob du noch studierst oder schon im klinischen Alltag stehst. Besonders wenn du dich für Fächer wie die Traumatologie, Neurochirurgie oder die MKG-Chirurgie interessierst, kommst du an der Fissura orbitalis inferior nicht vorbei. Sie ist eben keine simple Lücke, sondern ein strategisch wichtiger Durchgang für Nerven und Gefäße.
Man könnte diese Fissur auch als einen perfekt organisierten Versorgungstunnel für das Gesicht beschreiben. Durch ihn ziehen Nervenbahnen, die uns Berührungen und Temperaturen im Gesicht spüren lassen, und er ist gleichzeitig ein zentraler Weg für den venösen Blutabfluss aus der Augenhöhle. Du kannst dir also vorstellen, was passiert, wenn hier etwas schiefgeht: Die Folgen reichen von Taubheitsgefühlen bis hin zu ernsten Sehstörungen.
Warum ist dieses kleine Detail so wichtig?
Ihre klinische Bedeutung wird nirgends so klar wie bei einer Orbitabodenfraktur, der sogenannten „Blow-out-Fraktur“. Bei diesem typischen Verletzungsmuster wird der Nervus infraorbitalis, der genau durch diese Fissur läuft, oft eingeklemmt oder verletzt. Das Ergebnis sind ganz charakteristische Symptome, die du im klinischen Alltag sicher erkennen musst.
Anatomisches Wissen ist hier keine graue Theorie. Es ist die direkte Grundlage für eine zielsichere Diagnose, die Planung von Operationen und das Verständnis von Komplikationen nach einem Unfall.
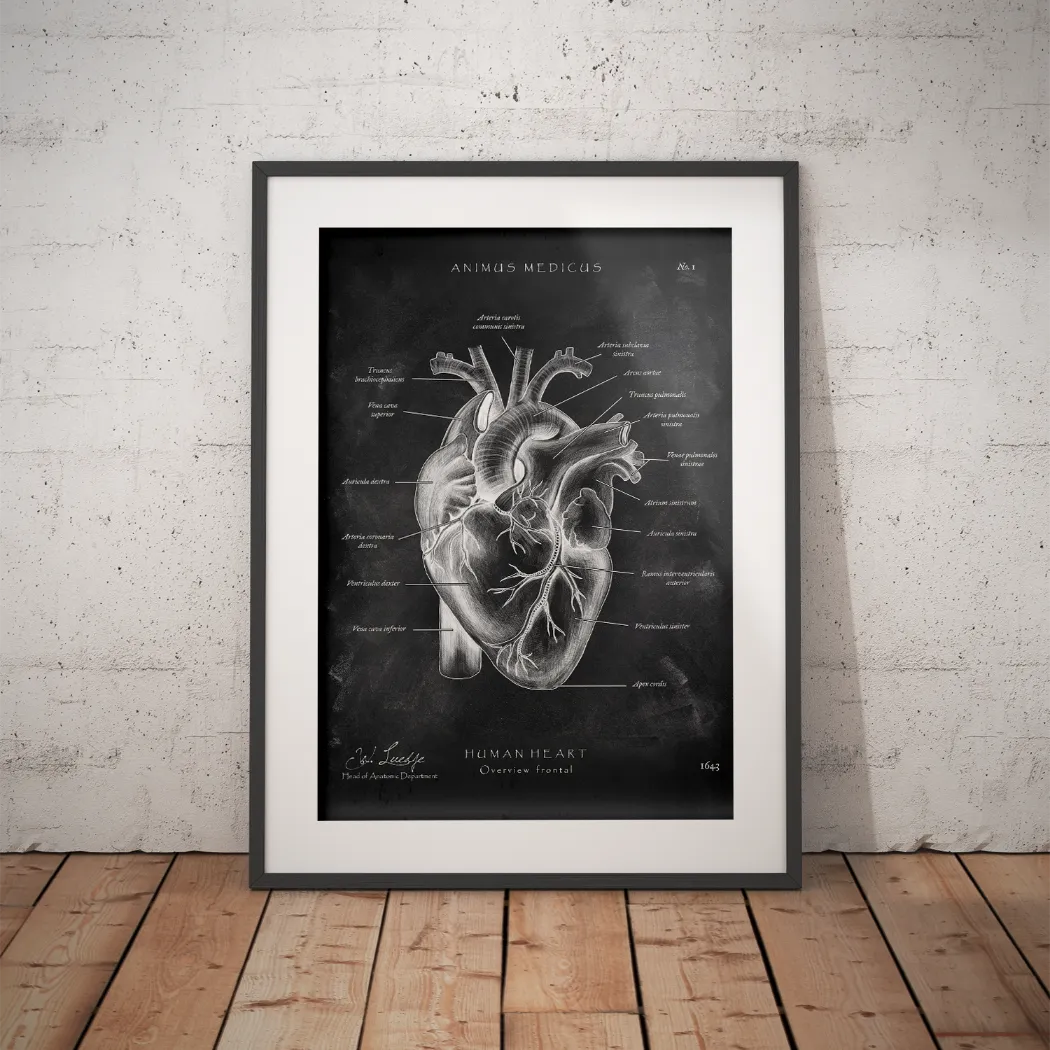
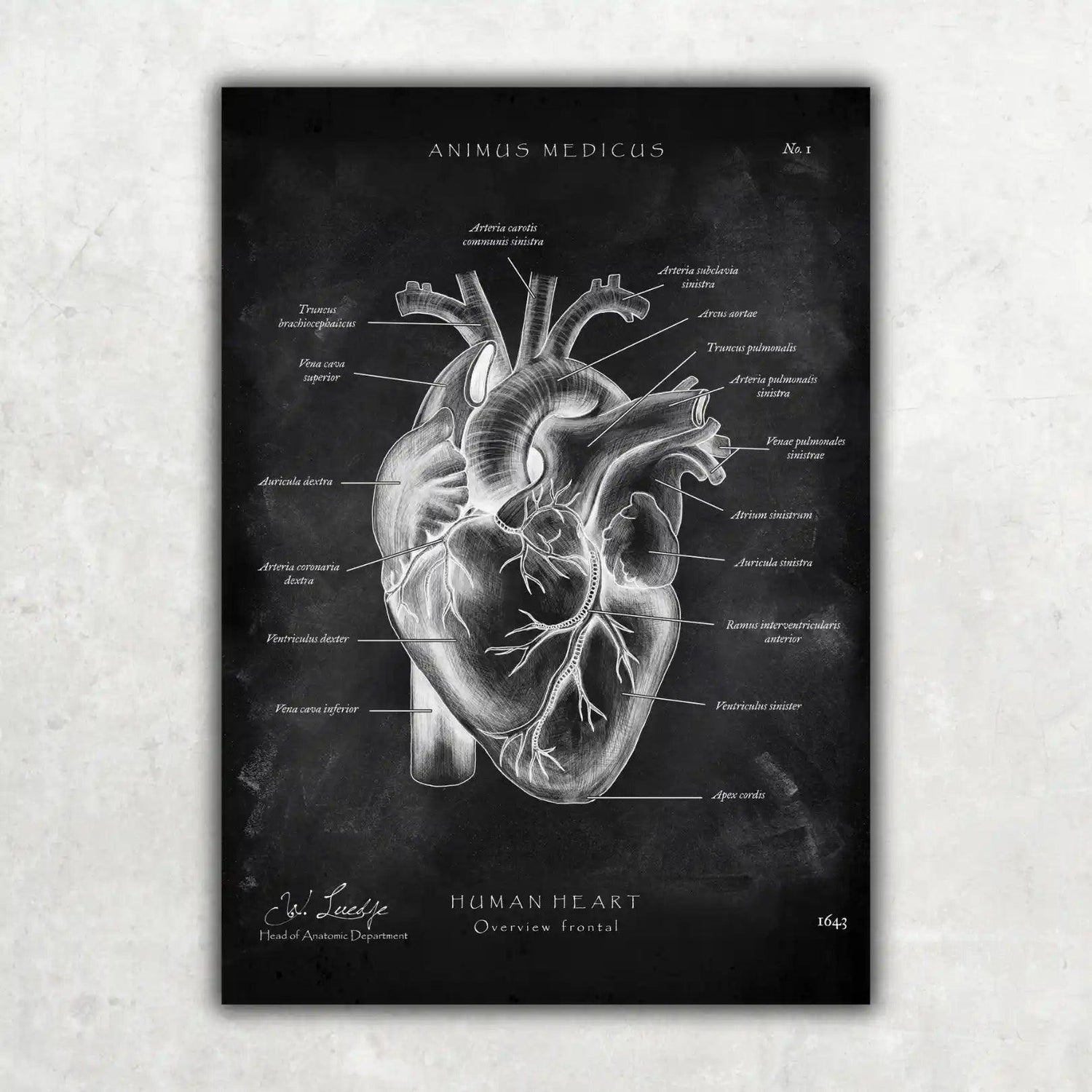
Sicherlich kennst du die Eckdaten aus der Vorlesung: Die Fissura orbitalis inferior ist ungefähr 30 mm lang, bis zu 5 mm breit und schafft eine direkte Verbindung von der Orbita zur Fossa pterygopalatina und zur Fossa infratemporalis. Durch diesen schmalen Spalt ziehen einige absolute Schlüsselstrukturen, die du kennen solltest:
- Der Nervus infraorbitalis und der Nervus zygomaticus (Äste des N. maxillaris, V2)
- Parasympathische Fasern aus dem Ganglion pterygopalatinum
- Die Arteria infraorbitalis
- Die Vena ophthalmica inferior
Wenn du die Details nochmal nachlesen willst, findest du eine gute Zusammenfassung in diesem Übersichtsartikel zur Fissura orbitalis inferior.
Wir hoffen, dieser kleine Einblick hat deine Neugier geweckt und dir gezeigt, warum es sich lohnt, genau hinzuschauen. Um diese komplexen Zusammenhänge nicht nur zu lernen, sondern auch wirklich zu verinnerlichen, kannst du dein Wissen mit den ästhetischen Anatomie-Postern von Animus Medicus visuell verankern – eine perfekte Ergänzung für jedes Lernzimmer.
Lage und knöcherne Begrenzungen der Fissur
Stell dir die Augenhöhle, die Orbita, einmal wie eine gut geschützte, knöcherne Pyramide vor. Wie jedes Haus braucht auch sie Türen und Fenster, damit wichtige Versorgungsleitungen wie Nerven und Gefäße passieren können. Eine dieser entscheidenden Pforten ist die Fissura orbitalis inferior, die quasi am „Boden“ dieses Hauses liegt.
Ganz präzise finden wir diesen länglichen Spalt zwischen dem Orbitaboden und der seitlichen Wand der Augenhöhle. Ihre Lage ist alles andere als zufällig, denn sie schafft eine direkte Verbindung vom geschützten Inneren der Orbita zu zwei tief liegenden, aber extrem wichtigen Regionen des Gesichtsschädels.
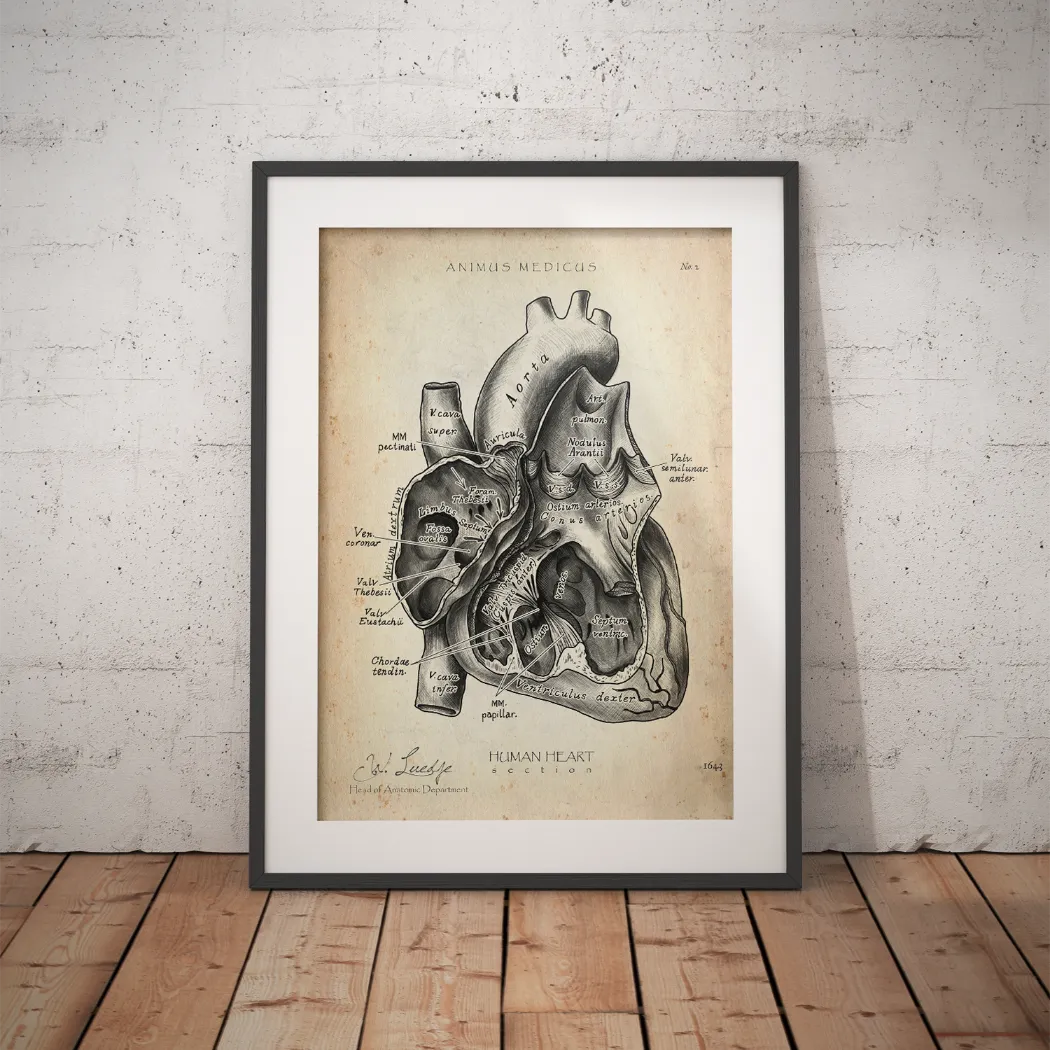
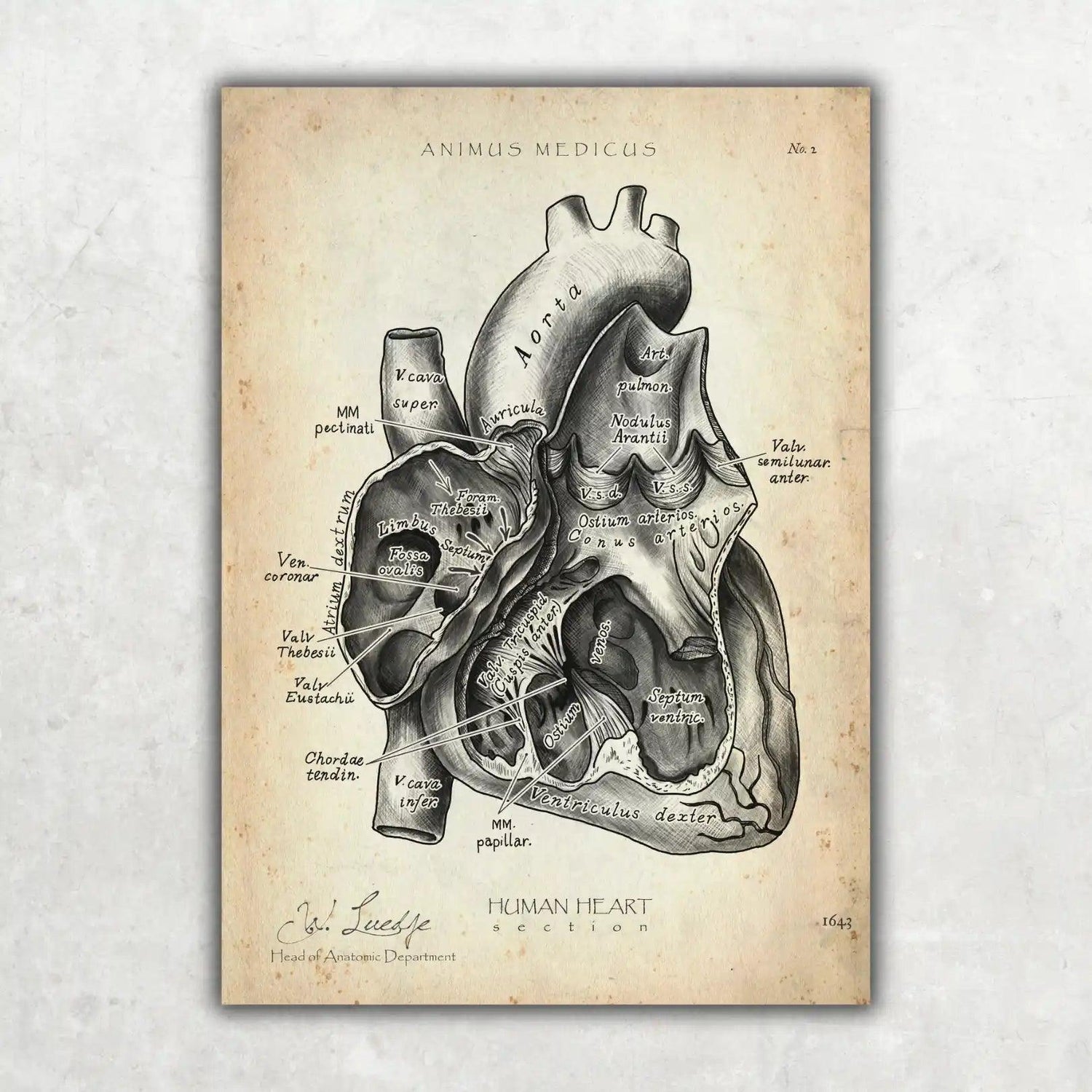
Diese Grafik verdeutlicht den Weg, den anatomische Strukturen durch die Fissur nehmen – von der Orbita direkt ins Gesicht.

Man sieht hier sehr schön, welche fundamentale Rolle die Fissur als anatomische Brücke spielt. Sie macht Auge und Gesicht zu einer funktionellen Einheit.
Die drei knöchernen Architekten
Die Grenzen der Fissura orbitalis inferior werden von drei ganz bestimmten Knochen gebildet, die an dieser Stelle aufeinandertreffen. Ihre präzise räumliche Anordnung gibt dem Spalt seine charakteristische Form und Größe vor.
- Oben und seitlich: Hier formt der große Keilbeinflügel (Ala major ossis sphenoidalis) das „Dach“ und die äußere Begrenzung.
- Unten und medial: Den „Boden“ des Spaltes bildet die Orbitalfläche des Oberkiefers (Facies orbitalis maxillae).
- Seitlich und vorne: Ein kleiner, aber wichtiger Teil des Jochbeins (Os zygomaticum) rundet die seitliche Begrenzung ab und verleiht der gesamten Struktur Stabilität.
Diese Konstellation schafft eine direkte Passage zu zwei bedeutsamen anatomischen Gruben – ein Detail, das für das Verständnis vieler klinischer Zusammenhänge absolut entscheidend ist.
Die Fissura orbitalis inferior ist weit mehr als nur ein Spalt; sie ist ein anatomischer Knotenpunkt. Sie verbindet die Orbita geradewegs mit der Fossa pterygopalatina und der Fossa infratemporalis. Das sind zwei tiefe, komplexe Regionen, die für die Nerven- und Gefäßversorgung des Gesichts eine zentrale Rolle spielen.
Genau diese Verbindung erklärt auch, warum Infektionen oder Tumoren aus diesen tiefen Gesichtsregionen in die Augenhöhle aufsteigen können – und natürlich auch umgekehrt. Wenn du noch tiefer in die Anatomie dieser spannenden Nachbarregion eintauchen möchtest, findest du in unserem Artikel zur Fossa pterygopalatina wertvolle weiterführende Einblicke.
Der verborgene Muskel der Fissur
Fast unsichtbar überspannt eine hauchdünne Schicht glatter Muskulatur, der Musculus orbitalis (auch als Müllerscher Muskel bekannt), die Fissur von innen. Obwohl er extrem zart ist, hat er eine wichtige Aufgabe: Er wird vom sympathischen Nervensystem gesteuert und hilft dabei, den Druck innerhalb der Augenhöhle zu regulieren.
Bei Verletzungen oder Entzündungen in diesem Bereich kann seine Funktion gestört sein, was sich durch subtile Veränderungen der Augenposition bemerkbar machen kann. Dieser kleine Muskel verschließt die knöcherne Lücke also nicht vollständig, sondern vervollständigt die Barriere zwischen der Orbita und den angrenzenden Schädelgruben.
Welche Nerven und Gefäße die Fissur passieren
Stell dir die Fissura orbitalis inferior am besten wie einen schmalen, aber extrem wichtigen Versorgungstunnel vor. Durch diesen engen Spalt müssen einige der entscheidenden Leitungen für unser Gesicht verlaufen. Jede einzelne Struktur hat hier ihre ganz eigene Mission – und wenn es in diesem Kanal eng wird, spüren wir die Folgen sofort.
Werfen wir also einen genaueren Blick auf die Hauptdarsteller, die sich diesen Weg durch den Knochen bahnen.

Die sensiblen Nervenbahnen
Zwei ganz zentrale Nervenäste zwängen sich durch die Fissur. Beide stammen vom Nervus maxillaris (V2) ab, dem zweiten Hauptast unseres großen Gesichtsnervs, des Nervus trigeminus.
Der wohl prominenteste Passagier ist der Nervus infraorbitalis. Nachdem er durch die Fissur getreten ist, zieht er im Boden der Augenhöhle weiter nach vorn. Unterhalb des Auges findet er seinen Weg durch das Foramen infraorbitale an die Oberfläche. Seine Aufgabe? Er ist für das Gefühl der Haut an der Wange, der Oberlippe, am Nasenflügel und sogar am Zahnfleisch der vorderen Oberkieferzähne zuständig.
Sein Begleiter ist der Nervus zygomaticus. Dieser Nerv sorgt für die sensible Wahrnehmung der Haut über dem Jochbein und in der Schläfenregion. Aber er kann noch mehr: Er leitet auch parasympathische Fasern zur Tränendrüse weiter, die für die Produktion von Tränenflüssigkeit unerlässlich sind.
Wenn einer dieser Nerven verletzt oder eingeklemmt wird – zum Beispiel bei einer Fraktur des Orbitabodens –, ist das Resultat fast immer ein ganz typisches Taubheitsgefühl oder Kribbeln (Hypästhesie) in den zugehörigen Hautpartien. Dieses Symptom ist für jeden Kliniker ein klares Alarmsignal, das auf eine Beteiligung der Fissura orbitalis inferior hindeutet.
Die genaue Anatomie der Gesichtsnerven kann ganz schön komplex sein, ist aber für die Praxis absolut fundamental. Wenn du tiefer in die Welt der sensiblen und motorischen Bahnen eintauchen möchtest, schau dir unseren Leitfaden zur Anatomie der Gesichtsnerven an.
Die arteriellen und venösen Verbindungen
Doch nicht nur Nerven nutzen diesen Durchgang. Auch wichtige Blutgefäße, die die Region versorgen und das Blut wieder abtransportieren, müssen hier durch. Die Arteria infraorbitalis, ein direkter Ast der Arteria maxillaris, verläuft parallel zum gleichnamigen Nerven. Sie bringt sauerstoffreiches Blut zu den Strukturen des vorderen Oberkiefers und der darüber liegenden Gesichtshaut.
Für den venösen Abfluss ist die Vena ophthalmica inferior verantwortlich. Sie sammelt das verbrauchte Blut aus dem unteren Bereich der Augenhöhle und besitzt eine clever gelöste, doppelte Abflussmöglichkeit:
- Nach hinten: Sie mündet in den Sinus cavernosus, einen der großen venösen Blutleiter an der Schädelbasis.
- Nach unten: Sie schafft durch die Fissur eine direkte Verbindung zum Plexus venosus pterygoideus, einem tief liegenden Venengeflecht in der Wange.
Genau diese Verbindung ist auch der Grund, warum Infektionen im Gesichtsbereich, besonders im sogenannten „Gefahrendreieck“, so heikel sind. Über diesen Weg können Keime potenziell bis in die Schädelhöhle wandern und eine lebensgefährliche Sinus-cavernosus-Thrombose auslösen.
Die folgende Tabelle gibt dir einen schnellen Überblick über die wichtigsten Strukturen, ihre Funktion und ihre klinische Bedeutung.
Durchtrittsstrukturen der Fissura orbitalis inferior
Diese Tabelle fasst die Nerven und Gefäße zusammen, die durch die Fissura orbitalis inferior ziehen, und erklärt ihre jeweilige Funktion sowie die klinischen Symptome bei einer Schädigung.
| Struktur | Typ | Funktion | Klinische Relevanz bei Läsion |
|---|---|---|---|
| Nervus infraorbitalis | Nerv (sensibel) | Gefühl für Wange, Oberlippe, Nasenflügel | Taubheitsgefühl, Kribbeln (Hypästhesie) im Versorgungsgebiet |
| Nervus zygomaticus | Nerv (sensibel) | Gefühl für Jochbeinregion | Sensibilitätsstörung über dem Jochbein |
| Arteria infraorbitalis | Arterie | Blutversorgung von Teilen des Oberkiefers und Gesichts | Selten isoliert betroffen, bei Verletzung mögliche Blutungen |
| Vena ophthalmica inferior | Vene | Venöser Abfluss der Orbita | Gefahr der Infektionsausbreitung zum Sinus cavernosus |
Mit diesem Wissen wird klar, warum dieser unscheinbare Spalt im Schädelknochen eine so enorme anatomische und klinische Bedeutung hat. Eine kleine Struktur mit großer Wirkung
Die klinische Rolle bei Orbitabodenfrakturen
Im klinischen Alltag, also da, wo es wirklich drauf ankommt, zeigt die Fissura orbitalis inferior ihr wahres Gesicht. Weg vom reinen Lernstoff, hin zur Praxis in der Notaufnahme oder im OP. Genau hier wird dir klar, warum das Wissen über diesen kleinen, unscheinbaren Spalt über den Behandlungserfolg entscheiden kann. Das Paradebeispiel dafür ist die Orbitabodenfraktur, besser bekannt als „Blow-out-Fraktur“.
Stell dir einen heftigen, stumpfen Schlag aufs Auge vor – ein Tennisball, eine Faust, ein unglücklicher Sturz. Die Wucht trifft auf den knöchernen Rahmen der Augenhöhle. Der Orbitaboden, der gleichzeitig das Dach der Kieferhöhle ist, gehört zu den schwächsten Stellen dieser Konstruktion. Er gibt nach und bricht wie eine dünne Eisschicht nach unten weg.
Und genau in diesem Moment wird die Fissura orbitalis inferior zur absoluten Schlüsselstelle. Durch den entstandenen Bruch können Weichteile aus der Augenhöhle – orbitales Fettgewebe oder sogar Augenmuskeln – nach unten in die Kieferhöhle rutschen oder sich im Frakturspalt einklemmen.
Leitsymptome, die du kennen musst
Diese Einklemmung löst eine Kaskade von Symptomen aus, die für dich klare Alarmsignale sein sollten. Die beiden wichtigsten sind Doppelbilder und ein Taubheitsgefühl. Beide lassen sich direkt auf die engen anatomischen Verhältnisse rund um die Fissura orbitalis inferior zurückführen.
- Doppelbilder (Diplopie): Oft erwischt es den Musculus rectus inferior oder den Musculus obliquus inferior. Wenn einer dieser Muskeln im Frakturspalt festhängt, ist die Beweglichkeit des Augapfels massiv eingeschränkt, besonders beim Blick nach oben. Dein Patient klagt dann über Doppelbilder, die sich bei bestimmten Blickrichtungen verschlimmern.
- Taubheitsgefühl (Hypästhesie): Der Nervus infraorbitalis verläuft direkt am oder im Orbitaboden und zieht durch die Fissur. Bei einer Fraktur wird er fast immer in Mitleidenschaft gezogen – gezerrt, gequetscht, manchmal sogar zerrissen. Das Resultat ist ein klassisches Taubheitsgefühl oder Kribbeln in seinem Versorgungsgebiet: auf der Wange, der Oberlippe und dem vorderen Zahnfleisch der betroffenen Seite.
Eine Studie aus Halle an der Saale, die 31 Patienten mit isolierten Orbitabodenfrakturen untersuchte, gibt uns einen Einblick, wie schnell so etwas passiert. Mit 41,4 % waren Heim- und Freizeitunfälle die häufigste Ursache, dicht gefolgt von Rohheitsdelikten mit 34,5 %. Wenn du tiefer in die klinischen Daten eintauchen möchtest, kannst du die Ergebnisse der Dissertation hier nachlesen.
Chirurgische Zugänge und Rekonstruktion
Nicht jede Orbitabodenfraktur muss sofort operiert werden. Eine OP wird aber dann unumgänglich, wenn die Doppelbilder nicht verschwinden, eine klare Einklemmung von Gewebe vorliegt oder der Augapfel sichtbar nach hinten und unten absinkt (Enophthalmus). Die chirurgische Rekonstruktion ist eine echte Herausforderung. Das Ziel ist es, die eingeklemmten Weichteile zu befreien und den kaputten Orbitaboden mit einem Implantat, etwa aus Titan oder einer PDS-Folie, wieder zu stabilisieren.
Der Zugang zum Operationsgebiet muss extrem sorgfältig geplant werden. Es geht darum, sichtbare Narben im Gesicht zu vermeiden und die Funktion des Augenlids vollständig zu erhalten. Hier ist die Kenntnis jeder einzelnen anatomischen Schicht Gold wert.
Chirurgen nutzen verschiedene Wege, um an den Orbitaboden zu kommen:
- Transkonjunktivaler Zugang: Der Schnitt erfolgt an der Innenseite des Unterlids. Kosmetisch ist das natürlich der Idealfall, denn es bleibt keine äußere Narbe zurück.
- Subziliarer Zugang: Hier wird der Schnitt direkt unterhalb der Wimpern des Unterlids gesetzt – ganz ähnlich wie bei einer kosmetischen Unterlidstraffung.
- Transantraler Zugang: Eine elegante Methode, bei der der Zugang von unten durch die Kieferhöhle erfolgt, oft endoskopisch unterstützt.
Und hier schließt sich der Kreis: Ein tiefes Verständnis der Fissura orbitalis inferior und ihrer Nachbarstrukturen ist nicht nur für die Diagnose entscheidend, sondern auch das A und O für die sichere Planung und Durchführung dieser anspruchsvollen Eingriffe.
Diagnostik durch CT und MRT Bildgebung
Ein Bild sagt mehr als tausend Worte – nirgendwo trifft das mehr zu als in der medizinischen Diagnostik, besonders bei so komplexen Regionen wie der Fissura orbitalis inferior. Besteht der Verdacht auf eine Verletzung, ist die Bildgebung der absolut entscheidende Schritt. Sie allein zeigt das volle Ausmass des Schadens und gibt den Fahrplan für die richtige Therapie vor. Die beiden wichtigsten Verfahren, die uns hier zur Verfügung stehen, sind die Computertomographie (CT) und die Magnetresonanztomographie (MRT).

Beide Techniken gewähren uns einen unglaublich detaillierten Blick ins Innere, haben aber ganz unterschiedliche Stärken. Die Wahl hängt also immer davon ab, wonach man genau sucht: Geht es um gebrochene Knochen oder doch eher um verletzte Weichteile?
Das CT als Goldstandard für Knochen
Wenn eine Orbitabodenfraktur im Raum steht, ist die Computertomographie das Mittel der Wahl. Sie gilt unangefochten als Goldstandard, wenn es darum geht, knöcherne Strukturen sichtbar zu machen. Man kann sich ein CT wie eine extrem präzise, dreidimensionale Röntgenaufnahme vorstellen, die den Schädel in hauchdünne Scheiben schneidet und uns so eine perfekte Übersicht liefert.
Besonders wichtig sind dabei dünnschichtige Aufnahmen, die man anschliessend in verschiedenen Ebenen am Computer rekonstruieren kann. Unverzichtbar ist vor allem die koronare Ebene, also der Blick von vorn. Sie zeigt den Orbitaboden im Querschnitt und macht auf einen Blick klar, ob er intakt ist oder eine Fraktur vorliegt.
Radiologen und Chirurgen halten in den CT-Bildern nach ganz bestimmten Zeichen Ausschau:
- Verlauf der Frakturlinien: Wo genau ist der Knochen gebrochen? Wie stark sind die einzelnen Bruchstücke verschoben?
- Prolaps von Orbitainhalt: Ist Fettgewebe aus der Augenhöhle oder sind vielleicht sogar Augenmuskeln nach unten in die Kieferhöhle gerutscht?
- Einklemmung von Gewebe: Hängt der Musculus rectus inferior im Frakturspalt fest? Das wäre die direkte Ursache für die klinisch oft beobachteten Doppelbilder.
Die CT-Bildgebung liefert die entscheidende „Landkarte“ für jeden chirurgischen Eingriff. Sie zeigt dem Operateur exakt, wo der Defekt liegt, wie gross er ist und welche Strukturen in Gefahr sind. Ohne ein gutes CT wäre eine präzise Rekonstruktion des Orbitabodens kaum denkbar.
Die MRT für den genauen Blick aufs Weichteil
Während das CT die Knochen perfekt ins Licht rückt, spielt die Magnetresonanztomographie ihre Stärken bei der Beurteilung der Weichteile aus. Sie kommt immer dann ins Spiel, wenn die CT-Befunde nicht ganz eindeutig sind oder wenn spezifische Fragen zu Nerven, Muskeln oder Blutungen offenbleiben.
Ein MRT kann zum Beispiel eine direkte Verletzung des Nervus infraorbitalis nachweisen oder feine Schwellungen und Einblutungen in den Augenmuskeln sichtbar machen, die im CT vielleicht untergehen. Auch zur Abklärung von vaskulären Komplikationen, also Problemen mit den Blutgefässen, die durch die Fissura ziehen, kann sie wertvolle Zusatzinformationen liefern. Die Entscheidung zwischen den beiden Verfahren ist also oft eine klinische Abwägung.
Falls du die grundlegenden Unterschiede und Einsatzgebiete der beiden Techniken noch einmal vertiefen möchtest, findest du in unserem Beitrag zu CT oder MRT des Kopfes eine detaillierte Gegenüberstellung.
Am Ende schliessen sich CT und MRT nicht gegenseitig aus, sondern ergänzen sich perfekt. Das CT liefert die knöcherne Basisdiagnostik, während das MRT gezielte Fragen zu den Weichteilen beantwortet. Gemeinsam ermöglichen sie ein umfassendes Bild der Pathologie rund um die Fissura orbitalis inferior.
So wird die Anatomie für dich greifbar
Theoretisches Wissen aus dem Lehrbuch ist eine Sache. Aber die Anatomie wirklich zu verstehen, ist etwas ganz anderes. Gerade bei komplexen, dreidimensionalen Strukturen wie der Fissura orbitalis inferior stößt reines Pauken schnell an seine Grenzen. Echtes, tiefes Verständnis entsteht erst, wenn du dir diese Strukturen räumlich vor deinem inneren Auge vorstellen kannst.
Genau hier setzen wir von Animus Medicus an. Unsere Mission ist es, dir zu helfen, die Anatomie nicht nur auswendig zu lernen, sondern sie wirklich zu begreifen und zu fühlen. Dafür entwickeln wir Anatomie-Poster, die wissenschaftlich fundiert und gleichzeitig so ästhetisch sind, dass du sie dir gerne an die Wand hängst.
Verstehen durch Sehen
Stell dir vor, ein stilvolles Poster der Orbita hängt über deinem Schreibtisch. Jeden Tag streift dein Blick darüber. Fast beiläufig verinnerlichst du so die Lage, die knöchernen Grenzen und die vielen feinen Strukturen, die durch die Fissura orbitalis inferior ziehen. Das Lernen wird so zu einem ganz intuitiven, fast unbewussten Prozess.
Unsere Poster werden seit 2019 von unserem Gründer, dem Arzt Wichard Lüdje, persönlich entwickelt. So kannst du dir sicher sein, dass jedes Detail nicht nur schön aussieht, sondern auch 100 % anatomisch korrekt ist – perfekt für dein Medizinstudium und den späteren klinischen Alltag.
Ein Blick in die Klinik zeigt, wie wichtig dieses räumliche Verständnis ist. Nehmen wir Orbitabodenfrakturen, bei denen die Fissura orbitalis inferior oft eine entscheidende Rolle spielt. Eine Dissertation aus Halle hat 31 Fälle analysiert und gezeigt, dass die häufigsten Ursachen mit 41,4 % Heim- und Freizeitunfälle waren, dicht gefolgt von Gewalteinwirkungen mit 34,5 %. Für den Chirurgen ist die genaue Kenntnis der Anatomie hier überlebenswichtig, um den richtigen Zugang zu wählen und sensible Strukturen zu schonen. Wenn du tiefer in die klinische Bedeutung eintauchen willst, findest du im DocCheck Flexikon zur Fissur weitere spannende Einblicke.
Hol dir dieses Wissen nach Hause. Mit einem Animus Medicus-Poster visualisierst du diese Fakten und bringst deine Anatomie-Kenntnisse auf ein ganz neues Level. Profitiere von kostenlosem Versand in DE und 30 Tagen Rückgaberecht und mach den nächsten Schritt vom Auswendiglernen zum echten Verstehen.
Fissura orbitalis inferior: Was du schon immer wissen wolltest
Bestimmt sind dir beim Lesen ein paar Fragen durch den Kopf gegangen. Das ist super, denn genau so vertieft man Wissen! Hier haben wir die häufigsten Fragen für dich gesammelt und praxisnah beantwortet – quasi der direkte Draht von der Theorie in deinen klinischen Alltag.
Fissura orbitalis superior vs. inferior – wo liegt der Unterschied?
Stell dir die Augenhöhle wie einen geschäftigen Bahnhof vor, mit zwei wichtigen Toren. Beide sind essenziell, aber sie haben unterschiedliche Ziele und Passagiere.
Das obere Tor, die Fissura orbitalis superior, ist die große Hauptverbindung zur mittleren Schädelgrube. Hier fahren die „Expresszüge“ für die Augenbewegung ein und aus: die Nerven für die Augenmuskeln (N. oculomotorius, N. trochlearis, N. abducens) und der erste große Ast des Trigeminusnervs, der N. ophthalmicus (V1).
Das untere Tor, unsere Fissura orbitalis inferior, liegt dagegen am Boden der Augenhöhle. Sie ist eher die regionale Verbindung zur Fossa pterygopalatina und Fossa infratemporalis. Ihre wichtigsten Passagiere sind der N. infraorbitalis und der N. zygomaticus – die Nerven, die für das Gefühl an Wange und Jochbein verantwortlich sind. Ein ganz anderes Aufgabengebiet also.
Warum wird die Wange nach einer Orbitabodenfraktur oft taub?
Das ist eine klassische klinische Falle und liegt an der direkten Nachbarschaft. Der Nervus infraorbitalis, der für das Gefühl in diesem Bereich zuständig ist, verläuft genau im Orbitaboden, bevor er durch die Fissur zieht. Bei einer Fraktur gerät er schnell zwischen die Fronten.
Knochenfragmente können den Nerv quetschen, dehnen oder im schlimmsten Fall sogar durchtrennen. Diese mechanische Störung blockiert die Nervenleitung sofort. Das Ergebnis ist das typische Taubheitsgefühl oder Kribbeln an der Wange, der Oberlippe und dem Zahnfleisch auf der betroffenen Seite. Für jeden Kliniker ist das ein absolutes Alarmsignal, das auf eine Bodenfraktur hindeutet.
Wann kommt man bei einer Verletzung der Fissur ohne OP aus?
Nicht jeder Bruch muss sofort operiert werden. Eine konservative Behandlung ist oft der richtige Weg, wenn die Fraktur klein und stabil ist und vor allem keine wichtigen Funktionen beeinträchtigt sind. Die entscheidenden Punkte für eine abwartende Haltung sind:
- Es ist kein Gewebe (wie Muskel- oder Fettgewebe) in den Bruchspalt eingeklemmt.
- Es treten keine Doppelbilder (Diplopie) auf oder sie sind nur ganz leicht und verschwinden von selbst wieder.
- Der Augapfel sinkt nicht sichtbar nach hinten oder unten ab (kein Enophthalmus).
In solchen Fällen reichen oft Schonung, konsequentes Kühlen und abschwellende Nasentropfen, um dem Körper die Chance zur Selbstheilung zu geben. Eine OP rückt erst dann in den Fokus, wenn die Symptome schwerwiegend sind oder sich nicht bessern. So lassen sich Spätfolgen wie dauerhafte Sehstörungen vermeiden.
Die Anatomie ist ein unendliches Feld voller faszinierender Zusammenhänge. Wenn du diese Details nicht nur lernen, sondern auch fühlen und täglich vor Augen haben möchtest, dann wirf einen Blick auf die Anatomie-Poster bei Animus Medicus. Mach deine Lern- oder Arbeitsumgebung zu einem Ort, der dich jeden Tag aufs Neue inspiriert. Entdecke jetzt die Kollektionen auf animus-medicus.de.